食盐加碘20年,真把中国人的甲状腺给吃坏了? | 一周资讯
原创 鲸鱼 医学界内分泌频道
不想错过界妹的推送?
戳上方蓝字“医学界内分泌频道”关注我们
并点击右上角“···”菜单,选择“设为星标”

本周提要
中国加碘盐20年,甲状腺抗体阳性率并未增高
空腹果糖水平高,中国老年人糖尿病风险增加
糖尿病病程超5年,帕金森病风险上升可达61%
1
中国加碘盐20年,甲状腺抗体阳性率并未增高
DOI: 10.1089/thy.2020.0037.
碘元素参与甲状腺激素的合成,影响甲状腺功能和甲状腺自身免疫状态;而甲状腺抗体的存在是甲状腺自身免疫的重要标志,与甲状腺中淋巴细胞浸润程度密切相关,但其中碘摄入量与甲状腺自身免疫性之间的关系尚未确定。
在普遍实行食盐加碘之后,碘过量和碘补充对甲状腺自身免疫的影响已成为人们关注的重点。最近发表在Thyroid上的研究发现,食盐加碘并没有对中国人甲状腺自身免疫造成影响。

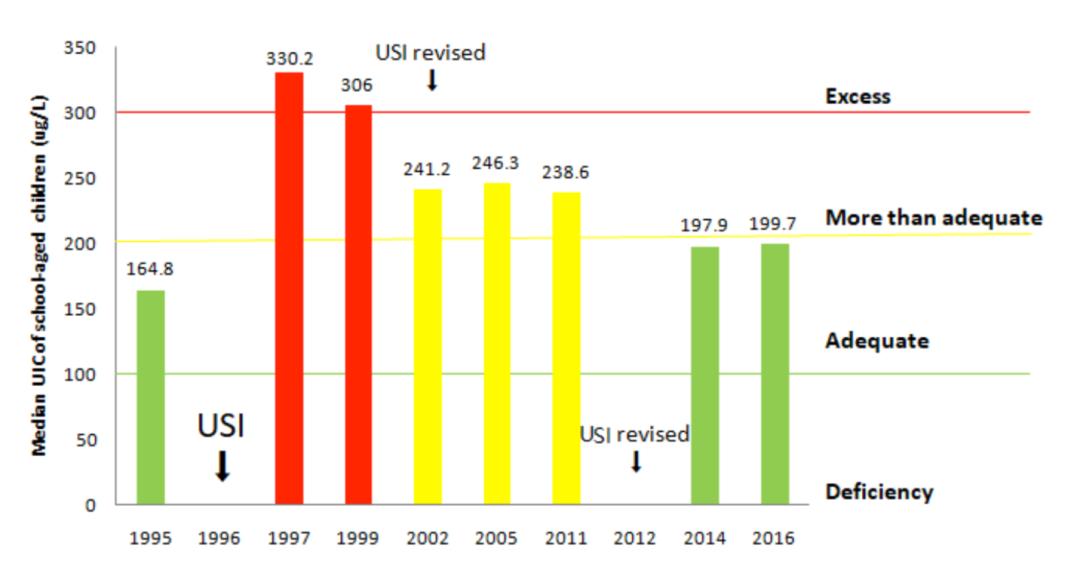
这项由中国医科大学滕卫平教授领衔的研究,共涉及全国31家单位,纳入了来自中国大陆31个省的78470名参与者。研究人员检测了参与者的血清甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TgAb)、促进甲状腺素(TSH)、TSH受体抗体(TRAb)和尿碘浓度(UIC)以评估普遍实施加碘盐前后中国人的甲状腺抗体阳性率。
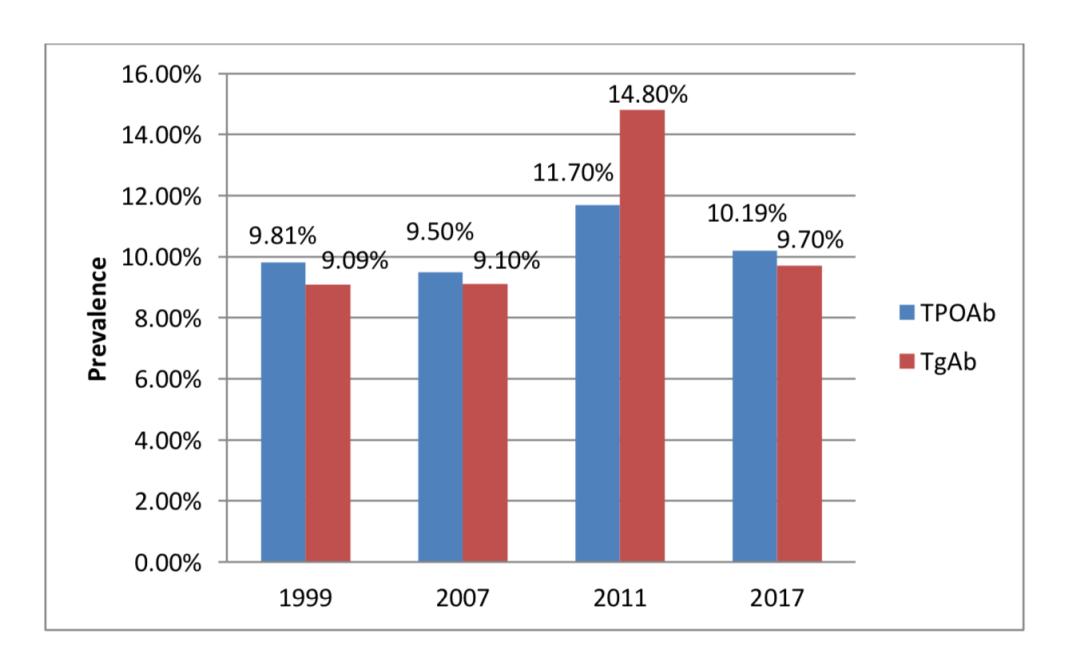
结果发现,10.19%(95%CI 9.80%-10.59%)的参与者被检出TPOAb阳性,9.70%(95%CI 9.28%-10.13%)的参与者被检出TgAb阳性;其中4.52%的参与者单独TPOAb阳性(i-TPOAb),4.16%的参与者单独TgAb阳性(i-TgAb),5.94%的参与者TPOAb和TgAb双阳性;其中,女性参与者中检出阳性率更高。
当然,比起其他检测指标,人们更关心的加碘盐对于甲状腺抗体阳性率的影响。分析结果显示,碘缺乏(UIC<100μg/L)组的甲状腺抗体阳性率最高,碘摄入量充足(MAI)和碘摄入量过量(EI)的参与者 i-TPOAb的患病率越低,两组的阳性风险分别下降了11%(OR 0.89,95%CI 0.81-0.98)和10%(OR 0.90,95%CI 0.81-0.99)。没有一种甲状腺抗体阳性率在使用加碘盐后增加,甚至TPOAb和TgAb双阳性的风险在使用加碘盐的人群中还有所下降(OR 0.87,95%CI0.77-0.99)。
与没有出现甲状腺抗体阳性的参与者相比、i-TPOAb和i-TgAb的人群出现TSH水平低于正常的风险分别可达3.64倍和3.05倍,两者皆为阳性时则进一步升高至6.27倍;与之类似TSH水平升高的风险在i-TPOAb和i-TgAb的人群中也可分别达到1.62倍和2.04倍,双阳性人群中上升到3.72倍。

研究人员指出,在普遍实行食盐加碘之后20年,中国的甲状腺抗体阳性率依然很低。这一结果表明,食盐加碘对于甲状腺自身免疫状态没有显著的危害,反而随着碘摄入量的增加,甲状腺抗体阳性的患病率会显著下降。碘缺乏是甲状腺自身免疫的危险因素,而摄入100μg/L~299μg/L的碘是保护甲状腺自身免疫最佳且安全的方法。除了患有甲状腺疾病的人群之外,一般人群可能并不需要特别担心食盐加碘对甲状腺有不利的影响。
2
空腹果糖水平高,中国老年人糖尿病风险增加
DOI:10.2337/dc19-2494.
从含糖饮料和果汁中摄入的果糖,与糖尿病的发病率和糖尿病患者血糖控制不佳有关。果糖可能对代谢性疾病的发生发展具有重要意义,比如糖尿病肾病、视网膜病变以及神经病变患者的果糖水平就有升高。而最近发表于Diabetes Care的研究则探索了空腹果糖水平与糖尿病风险之间的关系,结果发现空腹果糖水平每上升一个标准差,糖尿病风险就会增加33%!

这项由复旦大学附属中山医院李小英教授和上海交通大学附属新华医院苏青教授领衔的研究前瞻性地纳入了949名来自社区的参与者。参与者的平均年龄为56岁,其中男性有291人(30.7%)。研究采集参与者血样后使用了液相色谱-串联质谱法检测了空腹血清果糖水平,平均水平为0.85±0.21ug/ml。糖尿病的诊断采用了美国糖尿病协会的标准。
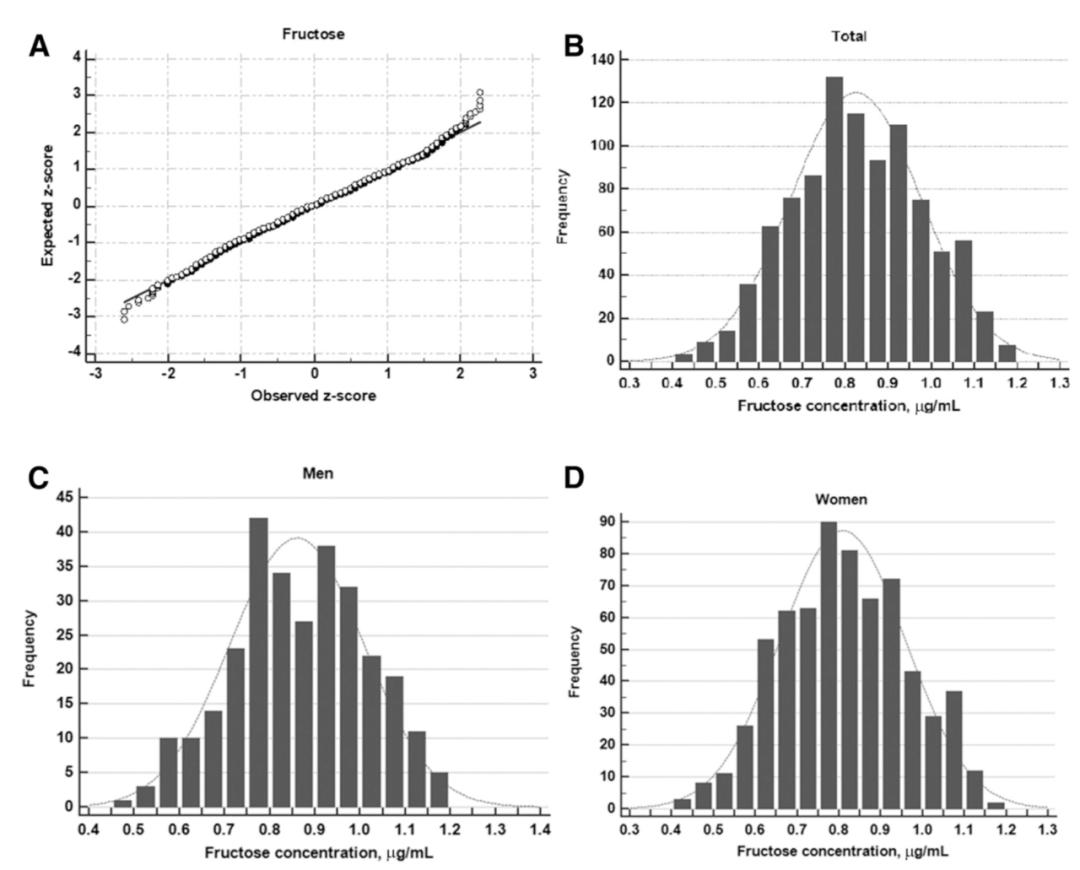
结果发现,在平均随访的3.5年期间,有179名(18.9%)的参与者患上了2型糖尿病。随访期间发生糖尿病的参与者往往年龄较大,体重指数(BMI)较高,空腹血糖、餐后2小时血糖、HbA1c、收缩压、舒张压、总胆固醇、甘油三酯、肝酶水平均比较高。糖尿病患者的空腹果糖水平高于未患糖尿病的参与者(0.85±0.15 vs. 0.82±0.15 ug/ml,P=0.0053)。
空腹血清果糖水平较高的参与者,日后发生糖尿病的风险也较高。与空腹血清果糖水平最低的1/4人群相比,空腹血清果糖水平最高的1/4人群的糖尿病风险升高了65%(HR 1.65,95%CI 1.02-2.67;p for trend=0.010);而空腹血糖水平每上升一个标准差,糖尿病风险就会增加33%(HR 1.33,95%CI 1.07-1.65)。亚组分析的结果显示,不同年龄、血糖状态、肥胖状态、糖尿病家族史的参与者之间的研究结果差异不大,但空腹血清果糖水平与糖尿病风险之间的关系似乎在男性中更为明显一些。
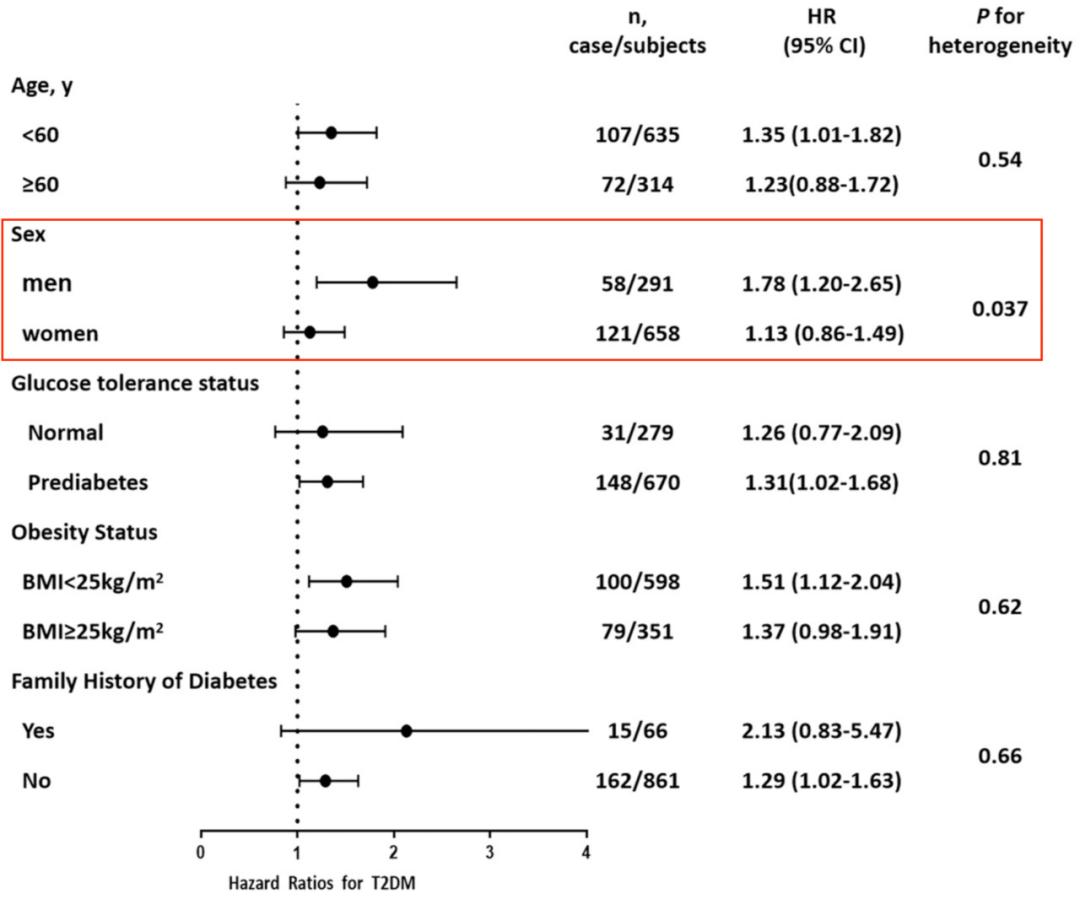
虽然饮食中果糖的摄入量会极大地影响体内的果糖水平,但使用空腹果糖水平在很大程度上避免了这一干扰,能够代表参与者内源性果糖的产生。实际上,即使是调整了饮食果糖摄入的混杂因素,空腹果糖水平还是与糖尿病的发生相关,空腹血清果糖水平每升高一个标准差,相应的风险就增加30%(HR 1.30,95%CI 1.04–1.62)。

研究人员指出,这项前瞻性研究的结果说明空腹血清果糖水平升高会增加中国中老年人2型糖尿病患病风险。虽然这项观察性研究的结果无法确定果糖水平与糖尿病之间存在因果关系,但这项研究还是提示较高的空腹血清果糖水平或可作为糖尿病的生物标志物。
REF: Chen Y, Lin H, Qin L, et al. Fasting Serum Fructose Levels Are Associated With Risk of Incident Type 2 Diabetes in Middle-Aged and Older Chinese Population [published online ahead of print, 2020 Jul 1]. Diabetes Care. 2020;dc192494. doi:10.2337/dc19-2494.
3
糖尿病病程超5年,帕金森病风险上升可达61%
DOI:10.2337/dc19-0760.
糖尿病和帕金森病均会带来巨大的疾病负担,严重影响患者的生活质量。各种遗传和环境因素均与帕金森病有关,比如最近的研究发现肥胖、代谢综合征和糖尿病等代谢性疾病是帕金森病的重要危险因素。然而,流行病学调查的结果却并不一致,糖尿病和帕金森病之间的关系仍需要进一步的探索。最近发表在Diabetes Care的研究就探索了韩国人群中血糖水平异常与帕金森病风险之间的关系。

这项韩国成均馆大学医学院的研究纳入了2009-2010年间接受了健康检查的15168021名年龄在40岁以下的成年参与者。研究人员根据参与者的血糖水平将其分为无糖尿病、空腹血糖受损、糖尿病持续时间<5年和糖尿病持续时间≥5年四组;随访至2016年后,分别评估了这些不同血糖状态人群的帕金森病风险,最终的分析纳入了844万人的数据。
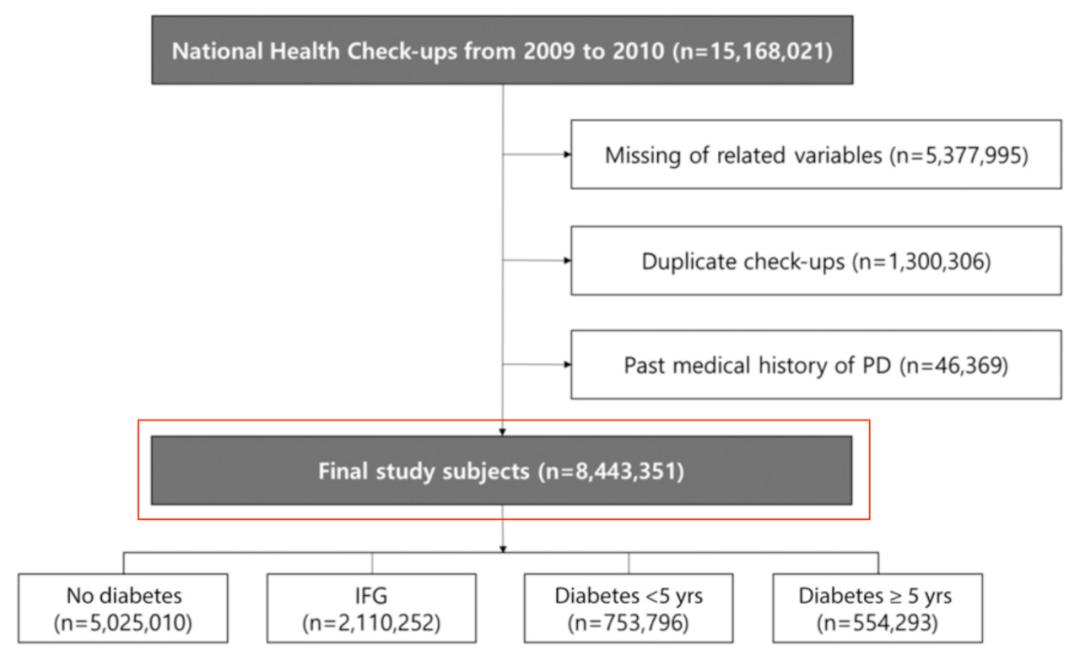
在分析了超过4907万人·年的随访数据后发现,共有31577人患上了帕金森病。与没有糖尿病的参与者相比,空腹血糖受损组的帕金森病风险轻微上升了3.8%(HR 1.038,95%CI 1.009–1.067),发病率从0.521例/1000人·年上升到了0.633例/1000人·年。
而在糖尿病患者中,糖尿病持续时间<5年的患者的帕金森病风险上升了18.5%(HR 1.185,95%CI 1.143–1.229),相应的发病率上升到了0.865例/1000人·年;而糖尿病持续时间≥5年的患者,其患病风险进一步上升,增幅可达61.8%(HR 1.618,95%CI 1.566–1.672),发病率达到了1.522例/1000人·年。
亚组分析的结果发现,在不同人群中,异常的血糖状态或糖尿病状态均会增加帕金森病的患病风险,这种相关性与心血管疾病、脑血管疾病和慢性肾脏疾病等合并症无关。
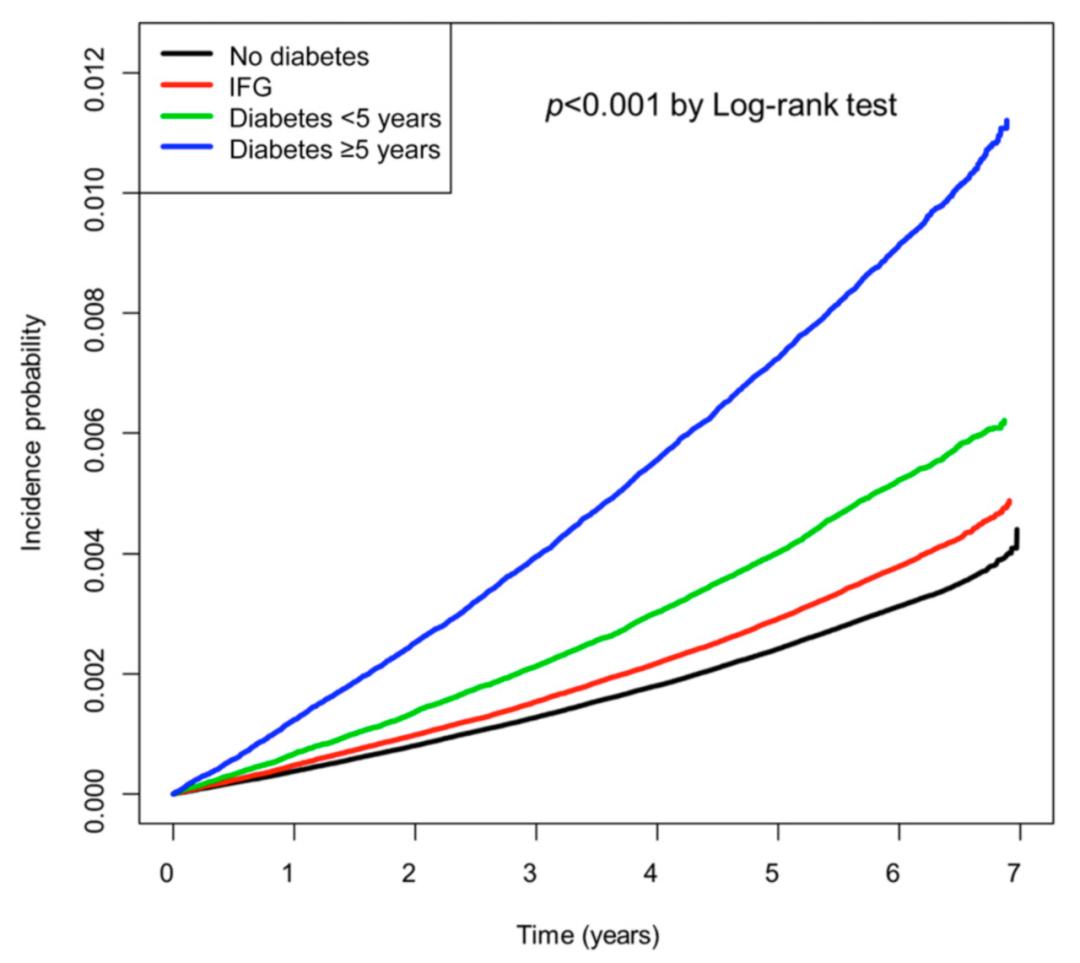
研究人员指出,此次研究在超过800万人、平均随访6.3年的队列中证明了帕金森病的风险会随着高血糖程度和糖尿病持续时间的增加而显著升高。
对此,研究人员做出分析:线粒体功能障碍、内质网应激、慢性低度炎症和代谢改变可能会引起胰岛素抵抗,并最终导致神经退行性疾病以及糖尿病。同时,在出现胰岛素抵抗和神经变性之前,淀粉样蛋白前体蛋白水平就会有所上调,提示这两种疾病可能有共同的发病机制。
因此,为预防两种疾病的发生提供依据,有必要进一步研究糖尿病和帕金森病之间的关系,也许降低血糖、改善胰岛素抵抗的干预措施可能降低神经退行性疾病的风险。
REF: Rhee SY, Han KD, Kwon H, et al. Association Between Glycemic Status and the Risk of Parkinson Disease: A Nationwide Population-Based Study [published online ahead of print, 2020 Jul 1]. Diabetes Care. 2020;dc190760. doi:10.2337/dc19-0760.
yi
医
qi
齐
du
读
shu
书
《内分泌医生分享交流会》
现场发福利啦~~~
留言参与互动——
“最想了解的内分泌话题”
小编将带着热门话题
一起分享资讯和专家解读!
您更有机会获得:
Endocrine Reviews《内分泌学评论》最新杂志
医学界精美周边及图书大礼哦!

本文首发 | 医学界内分泌频道
本文作者 | 鲸鱼

