陈佰义:病毒性肺炎中抗菌药物合理应用
原创 陈佰义 SIFIC感染官微 来自专辑全球抗疫,SIFIC在行动!
新冠病毒疫情在全球多国暴发,防控形势各有不同,应对策略也千差万别,而国内“外防输入,内防反弹”的策略始终不能放松,复工复产复医的紧迫形势又给疫情防控提出了更大挑战。SIFIC作为中国最大的感控-感染学术团体,发挥所长,全新打造了一个国内国际专家抗疫经验分享交流的平台,为世界公共卫生安全贡献力量。
“全球抗疫,SIFIC在行动”直播专栏为大家推出第二季,新平台,新形式,新体验,每周一期,我们将继续邀请国内/国际知名专家在线分享、交流与互动,紧扣抗疫热点问题,与您探讨策略最新变化。

面对感染疑似患者,如何保持理性、全面的病原学思维,正确诊断、合理用药,来听听感染权威专家的深度分析!
讲者:陈佰义(中国医科大学附属第一医院感染病科主任)
整理:刘水桂、张静、叶青
审核:王玉兰
来源:SIFIC全球抗疫 我们在行动
由于实验室诊断性技术的提高,最近几年病毒性肺炎受到很大关注。目前临床上对病毒性肺炎的抗感染治疗较为混乱,病毒性肺炎患者容易出现混合感染和继发感染的问题,甚至发生多重耐药菌感染,从而增加治疗难度,最后导致患者不是因病毒感染死亡,而是因耐药细菌感染而死亡。临床医生需要从哪几个方面考虑病毒性肺炎诊断?对于病毒性肺炎患者,医生如何合理使用抗菌药物?
中国医科大学附属第一医院感染病科陈佰义教授,通过对国内外有关文献研究的系统综述,以及多年从事感染性疾病的诊疗经验,为我们解疑答惑。授课结束后的专家互动也极为精彩,几位专家就新冠肺炎病人如何合理使用抗菌药物方面的讨论金句频出,“警句名言”不断,发人深思,令人醍醐灌顶。

1、CAP(社区获得性肺炎)中2%-35%的病毒性肺炎发生在成年人中,儿童占比更高。
2、无数的病毒感染发生在成年人,包括流感病毒、麻疹病毒、汉坦病毒、腺病毒、疱疹病毒、水痘带状疱疹病毒、巨细胞病毒、人类疱疹病毒、新发的冠状病毒等。
3、已知感染人类的冠状病毒有6种:
α属:229E、NL63;
β属OC43、HKU1;
MERSr-CoV、SARSr-C;
HKU1、SARS-CoV;
MERS-CoV:可引起肺炎;
SARS-Cov-2
4、引起肺炎的病毒有SARS和nCoV-19。
病毒性肺炎诊断的四要素
1、从临床表现及特征进行诊断:从病人的年龄、免疫状况、社区暴发、发病情况和持续时间、皮疹的存在等方面综合考虑,有助于病毒性肺炎的诊断。
2、从流行病学可以辅助诊断,如:
流感病毒:流感季节、流行、暴发;
冠状病毒:流行、暴发、旅行史;
汉坦病毒:啮齿动物接触史;
RSV:幼儿儿童;
腺病毒:无
3、影像学辅助诊断
病毒性肺炎的CT表现与发病机制有关,同一个病毒科影像学表现相似,光靠影像学鉴别是不可行的。不同的病毒颗粒在影像学中的分布、实变、GGO、小结节、支气管壁增厚、胸腔积液等方面权重不一样,没有绝对的差异。
病毒性肺炎影像学的表现有一定的特点,这点对诊断十分重要,但仅仅凭影像学鉴别病原学十分困难。
4、微生物学诊断
合格的标本对辅助诊断非常重要。标本越好,阳性率越高,特异性越好。快速的抗原检测、病毒培养和PCR方法都有助于微生物的诊断。
从病人全身表现到辅助病原学鉴别十分重要,如下面这些病毒有典型的全身表现,借助这些可以帮助病原学诊断。
CMV:皮肤黏膜疱疹、肺外受累;
单纯疱疹:皮肤黏膜疱疹;
水痘-带状疱疹:皮肤黏膜疱疹、水痘;
EB病毒:全身表现(淋巴结、异淋);
麻疹:全身表现;
腺病毒:无表现
病毒性肺炎对症治疗
病毒性肺炎的治疗方法首选对症治疗,其次是抗病毒治疗,再次为抗菌药物治疗,最后是病人病情严重需要在ICU进行器官支持治疗。
病毒性肺炎治疗中,最有效的是对症治疗,其次是抗病毒治疗。除流感和腺病毒外,许多病毒性肺炎是没有特效的抗病毒药物,主要依靠支持治疗。
流感:奥司他韦、阿比多尔(对新冠病毒有抑制作用)
RSV:利巴韦林
汉坦病毒:利巴韦林可能最有效
SARS:支持治疗(利巴韦林和lopinavir不清楚)
麻疹:维生素A利巴韦林可能
CMV细胞免疫缺陷:更昔洛韦
HSV水痘带状疱疹病毒:阿昔洛韦
腺病毒:西多福韦Cidofovir
鼻病毒:支持治疗
人偏肺病毒hMPV:支持治疗
副流感病毒:支持治疗
流感病毒感染继发细菌性感染的研究
已有文献研究,流感病毒感染-继发细菌感染显著增加重症感染患者的死亡风险。继发性感染显著增加ICU病人死亡风险,风险增加1.4倍;显著增加28天病人死亡风险,风险增加1.3倍;继发性感染显著增加住院期间病人死亡风险,风险增加1.9倍。
以下研究结果提示流感病毒感染后易继发细菌感染:
1、1918-1919年西班牙H1N1流感:109篇文献结果一致提示多数流感死亡病例存在上呼吸道常见细菌所造成的二重感染。该研究得出的结论是:1918-1919年西班牙流感的直接死因可能是由呼吸道常见菌所致的细菌二重感染;
2、1957年亚洲H2N2流感:对暴发病例尸检发现,肺组织培养结果显示59%的病例分离出了金黄色葡萄球菌、15%分离出肺炎链球菌;
3、1968年香港H3N2流感暴发期间,葡萄球菌肺炎的发病率增加了3倍,与前期罹患流感明显相关;
4、2009年墨西哥新型甲型H1 N1流感暴发并迅速蔓延全球;
5、一项对美国35个重症监护室的683名新型甲型H1N1病人进行为期1年的队列研究发现,207人在入院后的72h出现细菌感染症状,平均起病时间为5.2d(0.3-10.1d);154人细菌培养阳性;重症流感病毒感染后继发细菌感染发生率逐年提高;
6、一项收集2009-2015年间(包含2009、2010、2014、2015年共4次流行)重症监护病房的2901例流感病例,对其进行细菌、病毒检测,重症流感病毒混合细菌、真菌感染发生率逐年提高。
冠状病毒感染继发性细菌感染研究
1、2012年MERS冠状病毒重症感染患者中,18.5%的MERS-COV患者继发细菌感染情况。
2、2020年COVID-19中约10%的COVID-19患者继发细菌感染,入住重症医学科的危重症患者中有31%继发细菌感染(4/13)。
3、COVID-19继发细菌感染,可能是导致患者死亡的重要因素之一,约50%的COVID-19重症感染死亡人员继发细菌感染,导致脓毒症和増加死亡风险。继发细菌感染,主要以阴性细菌为主,常见鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌。
4、一项中国学者单中心、回顾性研究显示,继发细菌感染的菌种主要以阴性菌为主,常见为阴性耐药菌,如CRE、产ESBL铜绿假单胞菌、产ESBL肠杆菌等。
5、回顾性研究COVID-19病人咽拭子中39种呼吸道病原体检出情况,采用实时RT-PCR进行检测,检出24种病原体, 94.2%混合感染一种或多种,以肺炎链球菌、流感嗜血和肺炎克雷伯菌最常见。感染发生率15-44岁最高,15岁以下最低。
综上所述,病毒性肺炎继发细菌感染的研究需要综合以下5个方面进行解读,任何方法学的结果必须放在临床背景下来评估其临床价值:
(1)早期混合感染(共感染)vs继发感染?
(2)继发感染发生时间(timing)与病原学关系?
(3)HAP vs VAP?
(4)耐药病原体的危险因素?
(5)标本以及方法学问题--咽拭子PCR?
病毒性肺炎的抗细菌治疗
1、病毒性肺炎继发细菌感染抗菌治疗原则是避免盲目或不恰当使用抗菌药物。
2、WHO/拯救脓毒症运动/我国共识指南推荐:按照病情严重程度评估是否需进行抗菌治疗。
3、指南不能代替临床医生的临床思维。
4、当PCT达到0.5ng/ml,排除其他可能原因,则全身性细菌感染性可能性高,要密切随访;当PCT水平达到2ng/ml时,基本都为严重脓毒症;当PCT水平达到10ng/m时,几乎均为感染性休克。
5、抗菌药物暴露史决定院内肺炎细菌学演变及治疗方向,见图1。
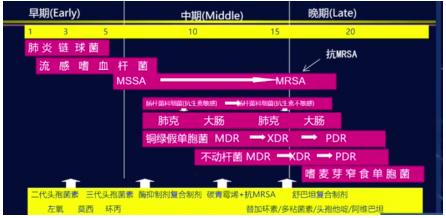
◎从上图可以看出,患者早期没有感染肺炎,医生给病人应用了三代头孢菌素,肺炎链球菌、流感嗜血杆菌、MSSA就会杀灭;针对肠杆菌敏感的抗菌药物就会变成不敏感。在抗菌药物暴露下再次发生肺炎,患者一定会增加感染MRSA风险,肺炎克雷伯菌、铜绿假单胞菌感染风险增加。
◎如果病人一开始应用更为广泛的碳青霉烯类药物,患者一定会面临耐碳青霉烯类的铜绿、不动杆菌、嗜麦芽窄食单胞菌感染。每个人在早期HAPVAP治疗需要合理使用抗菌素。
6、患者应用是否需要使用抗菌药物需要综合判断:
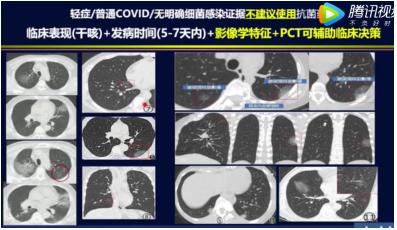
(1)轻症/普通COVID-19/无明确细菌感染证据:不建议使用抗菌药物,临床表现+发病时间(1周之内)+影像学特征+PCT可辅助临床决策。
(2)进展期/重症需要评估是否合并细菌感染:
临床表现(干咳/湿咳)发病时间(1周以上)+影像学特征+PCT可辅助临床决策。
重型患者往往病程已经超过5-7天,多存在细胞免疫抑制的表现,部分患者较大剂量使用糖皮质激素、入住ICU接受无创或有创机械通气等抢救措施,都是继发侵袭性真菌感染的高危因素。这时影像学特征对临床医生挑战大,医生需要考虑病人是病毒性肺炎还是继发细菌感染,或者是真菌感染?医生从病人的第1张X线片开始阅读,读到现在的X线片,会发现有很大差别。
院内肺炎(HAP/VAP)耐药病原体感染风险分层方法:1)自主通气(HAP)VS机械通气(VAP);2)早发性vs晚发VAP;3)抗菌药物暴露史。
(3)不能除外混合感染(共感染):干咳+早期(1周内)+典型病毒肺炎影像+PCT≥0.5ng/ml时,可遵从CAP经验性治疗的两个方案的临床实践:
喹诺酮类药物:左氧氟沙星、莫西沙星、环丙沙星、奈诺沙星;喹诺酮类药物在CAP治疗疾病:
多重耐药肺炎链球菌;
非典型病原体;
ESBL阴性肠杆菌科细菌;
MSSA。
不能用喹诺酮类药物作为CAP首选治疗情况:近期抗菌药物暴露、高龄、误吸、来自护理院、有基础性心肺疾病。
β-内酰胺类+新大环内酯类
肺炎链球菌对大环内酯体外耐药并不影响其在联合治疗中的地位。
肺炎支原体对大环内酯体外耐药并没有改变其治疗地位。
不是所有金黄色葡萄球菌都是MRSA,社区获得性肺炎的MRSA经验性治疗需要非常慎重,因为中国社区获得性肺炎MRSA发生率远远低于美国和欧洲。
——选择β-内酰胺类需要考虑:没有PRSP危险因素:经验治疗使用青霉素类(理论上可行/实践中担忧流感嗜血杆菌和卡他莫拉菌);
抗肺炎链球菌为主(无基础疾病青壮年):阿莫西林(阿莫西林/克拉维酸)、二代头孢。即使选择头孢,优选头孢曲松、头孢噻肟,而非头孢哌酮、头孢他啶。
抗肠杆菌科(基础疾病/65岁以上)无多耐药风险:优选头孢他啶、头孢哌酮,然后头孢噻肟、头孢曲松。
抗肠杆菌科(基础疾病/65岁以上) 有多重耐药风险(抗生素暴露史):头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、碳青霉烯(厄他培南)、替加环素、拉氧头孢。
抗铜绿假单胞菌:头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、头孢他啶、头孢吡肟;碳青霉烯(亚胺培南和美罗培南)。
小 结
病毒性肺炎治疗中需要关注混合感染和继发细菌感染的问题。临床医生可根据发病时间、影像学、PCT以及病情严重性综合评估,可以辅助临床决策。患者不用抗菌药物情形是发病早期(1周内)、典型病毒肺炎、PCT低于0.5ng/ml以及患者病情不重时;启用抗菌药物/遵从HAP/VAP指南情形是发病早期(1周内)+典型病毒肺炎+PCT高于0.5ng/ml以及病情严重时;启用抗菌药物/遵从HAP/VAP指南情形是发病在进展期(1周以上)+影像学难以区分病毒肺部进展/继发感染+PCT高于0.5ng/ml时。
专家互动
话题1:新冠肺炎疫情期间,不同城市多重耐药菌流行以及抗菌药物使用的情况如何?
邱海波教授:(武汉情况)在援助武汉期间,有几点体会与大家分享:
1. 抗菌药物的使用缺乏充足的证据:自2011年以来,我国抗菌药物管理工作取得了显著成绩,临床医生对于抗菌药物的使用越来越规范,但此次疫情暴露出临床医生在使用抗菌药物方面还存在很多问题。新冠肺炎患者出现发热、呼吸衰竭、影像学CT改变等临床表现时,没有痰只是干咳情况下,医生可能会使用美罗培南、亚胺培南等碳青霉烯类抗菌药物,甚至合并使用替加环素、利奈唑胺,合并使用卡泊芬净。医生内心是希望使用这些最强的抗菌药物给病人更多的希望。但这些触目惊心抗菌药物的使用,说明我们的临床医生没有经受住考验,抗菌药物使用方面缺乏充分的证据。
2. 多重耐药菌感染是引起新冠肺炎患者死亡的另一个重要原因:抗菌药物使用不合理引发的问题早期尚不明显,但到了2月下旬、3月上旬及中旬就凸显出来。早期抗菌药物使用不恰当,导致患者后来出现多重耐药菌感染,后期治疗非常困难。很多患者没有死于新冠病毒感染,而是死于多重耐药菌感染,令人痛心。
3. 防范院内多重耐药菌的感染和传播,感控责任重大:4.2万驰援武汉的医务人员实现“零”感染,这是感控的奇迹,但在这背后,还有不少患者在医院内出现多重耐药菌的感染和传播,这不得不说,我们的感控工作责任重大。感控工作不仅要保护医务人员不被病原体感染,更要保护患者不被来自医务人员、其他患者的病原体所感染。
4. 微生物室各种标本的病原学培养和鉴定在疫情期间未能正常发挥作用:疫情期间,在很长一段时间内许多微生物室因为生物安全问题不能开展各种标本,尤其是下呼吸道标本的病原学培养和鉴定。对于新冠肺炎患者,有一套完整的核酸检测流程,但是缺乏针对新冠肺炎患者其他普通病原微生物检测的规范流程。临床抗感染治疗、抗微生物治疗特别需要证据,当我们没有微生物室的病原学检测结果、没有证据的时候,像一个瞎子,很难做好抗感染治疗和抗微生物治疗。在未来,我们需要思考在重大公共卫生事件、传染性疾病暴发的情况下,临床标本的送检和培养鉴定如何做?如何以科学的规范来指导微生物室工作人员克服恐惧感,避免因此而引发的交叉感染。
邱海波教授:(吉林、哈尔滨情况)吉林、哈尔滨的重症患者使用抗菌药物情况是能够接受的。吉林30多位患者,只有1例使用了抗菌药物;在哈尔滨40多位患者,使用抗菌药物的患者也只有2--3例。
胡必杰教授:(上海情况)新冠肺炎患者是否合并有细菌性肺炎,比较容易排除,但是否存在非典型病原体的合并感染,是不太不容易排除的。所以在疫情初期,在新冠肺炎患者的治疗方案中,增加了氟喹诺酮的使用,但当掌握了新冠肺炎的病情特征后,很快停用了氟喹诺酮。有些病情进展特别快的患者,不使用抗菌药物不放心,主要使用了广谱的青霉素,或者是二代、三代头孢菌素。碳青霉烯类抗菌药物这一阶段不允许使用。随着对新冠病毒肺炎认识越来越多,抗菌药物使用情况越来越少。第一阶段,抗菌药物的使用多一点,第二阶段,使用比例大概占到10%。上海的经验:第一阶段,抗菌药物经验性使用,尽量少用;第二阶段抗菌药物如何使用,一定要有微生物的检测结果支撑,做到目标性治疗。到目前为止,上海的新冠肺炎患者中,没有一例因感染多重耐药菌引起死亡。
话题2:如何理解PCT结果对临床合理使用抗菌药物的重要指导作用?
邱海波教授:PCT在指导临床合理使用抗菌药物方面有非常重要的价值。肺炎克雷伯菌不管是否耐药,当其引发菌血症的时候,PCT会很高;阳性菌引发的菌血症,PCT也会很高;但不动杆菌、念珠菌引发的菌血症,PCT并不怎么高。但在新冠疫情期间,尤其是早期,临床医生在应用PCT指导临床抗菌药物治疗方面迷失了方向。在武汉,看到这样情况:PCT很低,患者完全无痰、有发热、呼吸困难、低氧血症、CT等影像学显示比较重的阴影时,很多医生认为,PCT即使正常,也需要使用很强的广谱抗菌药物。这些值得我们反思:这个时候使用的抗菌药物,到底是针对什么细菌,什么病原体?
如何合理使用抗菌药物,每一位临床医生、每一位专家都有责任。在处置重大突发公共卫生问题时,在使用抗菌药物的原则上要更加坚定;当出现多重耐药菌感染时,需要临床微生物专家、临床医生、临床药师共同合作,共同防控。
话题3:新冠肺炎患者如何做到合理使用抗菌药物?
陈佰义教授:新冠肺炎患者,需不需要使用抗菌药物?何时使用抗菌药物?使用何种抗菌药物?这是对临床医生综合能力的一个考验,临床医生对新冠肺炎的认识程度非常重要。
(1)随着接诊患者的增多,逐渐会发现患者有非常一致的临床经过,早和晚是不一样的;
(2)对病毒性肺炎诊断的临床把握度,特别是对X片的把握度非常重要,包括对病人到了进展期病情比较重的时候的认识和判断。到底是病毒性肺炎的病情进展过程,还是合并了细菌感染,加上实验室的检测指标如PCT,进行综合判断。尽可能少用抗菌药物,或者即使使用,也是先遵循CAP的治疗方案,接下来才考虑HAP的方案;HAP的治疗方案也应该根据是否使用了呼吸机、是否有气道开放性、是早发还是晚发,是否有抗菌药物暴露史等危险因素,制定不同的抗感染治疗方案。我们要改变抗感染经验性治疗中随意的、只根据病情而采用阴性菌、阳性菌、真菌全覆盖治疗方案的现象。
邱海波教授:在疫情期间,穿上防护装备,约束了我们的规范,约束了我们的思维。但是,我们应该反思,穿了防护装备,不能成为我们落实感控措施的障碍,不能成为我们合理使用抗菌药物的障碍。
邱海波教授、陈佰义教授:ICU承担了全院不合理使用抗菌药物的后果;ICU和各临床科室都有努力提高抗菌药物合理使用的空间。

