探案丨发热 5 天、血小板骤降:诊断线索藏在肾脏?

作者:龚华春* 马玉燕
审阅:胡必杰 潘珏
(发布日期:2026-5-11)
*复旦大学附属中山医院感染病科进修医生 广东省中山市第二人民医院
一、病史简介
男性,60岁,江西省上饶市人,2026-04-21入复旦大学附属中山医院感染病科。
主诉:发热5天。
现病史:
2026-04-16 出现发热,Tmax 39.0℃,伴干咳、全身肌肉酸痛、乏力;腹泻两次,为水样便;无呕吐腹痛、粘液脓血便、胸痛气促、头痛等。就诊于上饶市人民医院,查血常规:WBC 6.74×10^9/L,N% 79.2%,Hb 161g/L,Plt 56×10^9/L;降钙素原:2.22ng/mL。超声:颈部、腋窝、腹股沟多发淋巴结显示。予抗感染(具体药物不详),仍有发热。2026-04-21就诊我科,为明确发热、血小板减低病因收入感染病科。
个人史:家中饲养鸡、鸭;否认近期外地、东南亚等旅居史,否认明确蜱虫、蚊虫咬伤史,否认鼠类密切接触史。
二、入院检查(2026-04-21)
体格检查
T 37.2℃,P 108次/分,R 20次/分,BP 103/88mmHg。
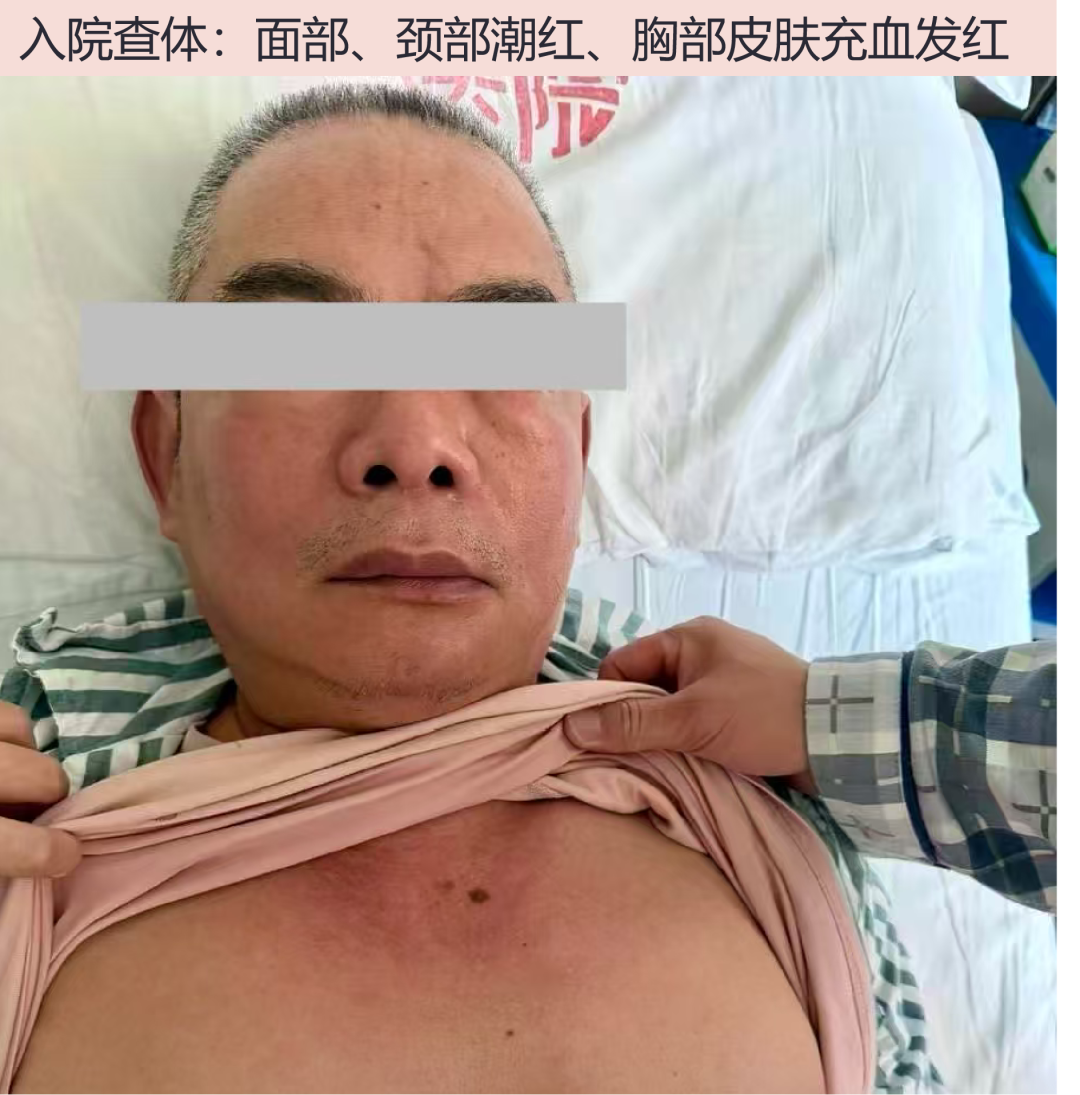
神志清,精神尚可,面部、颈部潮红、胸部皮肤充血。未见焦痂及皮疹等,全身浅表淋巴结无明显肿大,双肺未闻及干湿啰音。心律齐,腹平软,全腹未及压痛、反跳痛,下肢无水肿。
实验室检查
血气分析(鼻导管3L/min): pH 7.39,PaCO2 31mmHg,PaO2 99mmHg。
血常规:WBC 9.44×10^9/L,N 69.9%,Plt 52×10^9/L。
尿常规:蛋白++,隐血±,红细胞镜检2~4/HPF,亚硝酸盐、白细胞阴性。
炎症标志物:hsCRP 53.2mg/L,ESR 8mm/h,PCT 1.01ng/mL。
生化:AST 138U/L,ALT 62U/L,Alb 36g/L,尿素氮:7.9mmol/L,肌酐:94μmol/L,K 4.0mmol/L。
心脏标志物: cTnT 0.069ng/mL,NT-pro-BNP 258.0pg/mL。
病原学:T-SPOT.TB阴性,T/N 34/18(P 528)、咽拭子-呼吸道病原体核酸7项、隐球菌荚膜抗原、G试验、GM试验、CMV-DNA、EBV-DNA阴性。
自身抗体、肿瘤标志物、免疫固定电泳阴性。
辅助检查
头胸腹盆CT平扫:脑内少许缺血软化灶,两肺少许慢性炎症,右肺微小结节;脂肪肝;双肾周渗出,右肾囊性灶;双侧肾上腺增粗;盲肠憩室伴粪石。前列腺增生伴钙化双腹股沟疝。
心脏超声:未见异常,未见赘生物。
三、临床分析
病史特点:中年男性,急性起病,以发热为主要表现,最高体温 39.0℃,伴干咳、全身肌肉酸痛、乏力及短暂腹泻。查体见面部、颈部潮红及胸部皮肤充血;血小板明显减少,CRP、PCT 升高,AST 升高;CT:双肾周渗出;常规抗细菌治疗效果不佳。疾病诊断和鉴别诊断考虑如下:
1.肾综合征出血热
本病由汉坦病毒感染引起,早期常表现为发热、乏力、头痛或肌痛,可伴面部、颈部、胸部皮肤充血,实验室检查常见血小板减少、肝酶升高及肾功能异常。典型病例可经历发热期、低血压休克期、少尿期、多尿期和恢复期,但临床上并非每例均表现完整。本例有急性高热、全身肌痛、血小板减少、“三红”体征、双肾周渗出,虽患者无明确鼠类接触史,需考虑该病可能。入院后行血mNGS(DNA+RNA)、汉坦病毒抗体等进一步明确。
2. 严重细菌感染或脓毒症
发热伴PCT 升高及血小板减少,早期需警惕血流感染或脓毒症相关血小板减少。但本例腹部体征不明显,无明确局灶性感染证据,CT未见肺炎、腹腔脓肿等明显感染灶,外院抗细菌效果不佳,为不支持点。入院行血培养、血mNGS进一步排查细菌性感染。
3. 发热伴血小板减少综合征
该病多与蜱虫叮咬或相关野外暴露有关,常表现为发热、乏力、消化道症状、白细胞减少和血小板减少,部分患者可有神经系统表现。本例虽有发热、乏力、腹泻和血小板减少,但白细胞并未降低,神经系统表现不突出,也缺乏明确蜱虫叮咬史,查体未见明显皮疹或焦痂样改变,入院后可行血mNGS、恙虫病相关抗体排查。
4. 登革热及其他病毒感染
可表现为高热、肌痛、血小板减少和皮疹,部分患者有出血倾向。但本例无明确登革热流行区旅行史或蚊媒暴露背景,未见典型皮疹、明显骨痛或白细胞减少;同时双肾周渗出更支持肾综合征出血热。其他病毒感染也可引起发热和血小板减少,但难以同时解释“三红”体征、肾脏受累。
四、进一步检查、诊治过程和治疗反应
2026-04-21 行血培养、血mNGS(DNA+RNA);予厄他培南1 qd ivgtt经验性抗感染,同时予补液、保肝护肾、监测出入水量、纠正电解质等对症支持治疗。
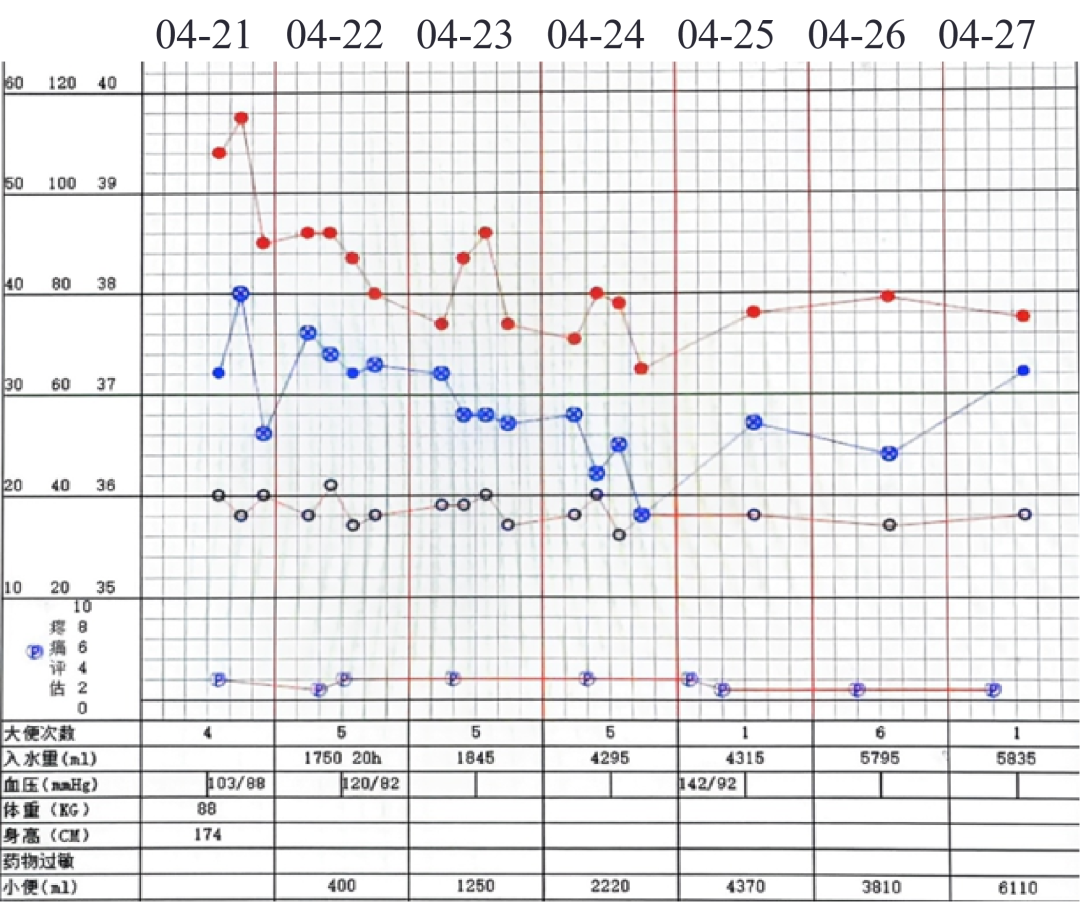
2026-04-22 有低热,伴咳嗽,咳少量白痰;入院后监测尿量400ml/20h;尿量少。行粪诺如病毒RNA阴性。
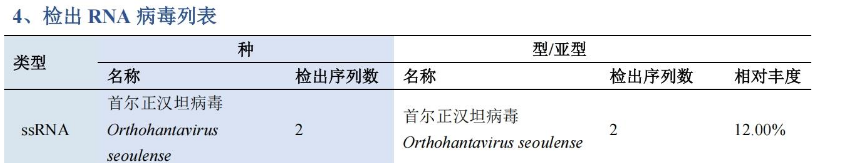
2026-04-22 血mNGS(DNA+RNA,2026-04-21采样)回报:检出首尔正汉坦病毒序列数2条。
2026-04-22 予传报,抽血送至CDC查汉坦病毒抗体。
2024-04-24 汉坦病毒抗体CDC回报(04-22采样):血浆IgG(+)、IgM弱阳性;血清IgG(+)、IgM弱阳性。
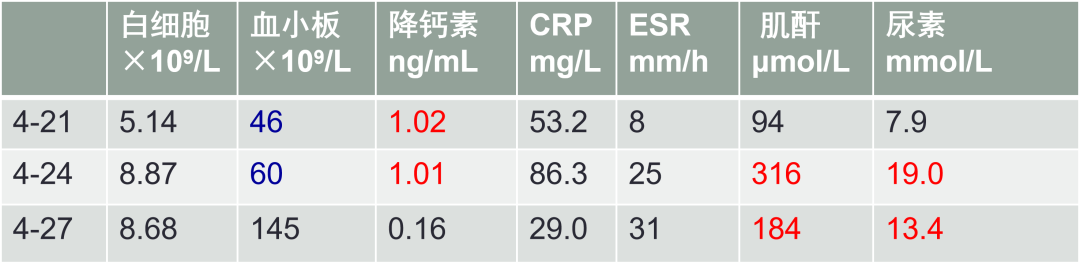
2026-04-24 体温逐渐转平,肌肉酸痛、腹泻较前好转。监测尿量4200-4300ml/24h,进入多尿期;复查WBC 8.87×10^9/L,N 60.0%,Plt 60×10^9/L;hsCRP 86.3mg/L,ESR 31mm/h,PCT 1.01ng/mL;肌酐:316μmol/L,尿素氮:19.0mmol/L;ALT/AST 46/64U/L。
2026-04-26 血培养(04-21采样):阴性。
2026-04-27 体温平,无肌肉酸痛、腹泻。面部、颈部潮红、胸部皮肤充血好转,复查WBC 8.68×10^9/L,N 54.1%,Plt 145×10^9/L;hsCRP 29.0mg/L,ESR 31mm/h,PCT 0.16ng/mL;肌酐:184μmol/L,尿素氮:13.4mmol/L;ALT/AST 66/59U/L。肾功能、血小板、肝酶较前恢复,炎症标志物下降。予停厄他培南,出院,门诊随访。
住院期间体温、尿量变化情况
重要检查结果变化
出院后随访
2026-05-11 电话随访:患者体温平,病情无反复,肌肉酸痛完全缓解,尿量恢复正常,无特殊不适;但患者回当地后未复查血检及复诊;已嘱患者近日当地复查血常规、肝肾功能等。
五、最后诊断与诊断依据
最后诊断
肾综合征出血热(流行性出血热,首尔型汉坦病毒感染)
诊断依据
急性起病,以发热、全身肌肉酸痛、乏力为主要表现,伴血小板明显减少、AST 升高及面部、颈部潮红、胸部皮肤充血等“三红”体征,影像学提示双肾周渗出,病程中出现肌酐、尿素氮升高及明显多尿。血 mNGS 检出首尔型汉坦病毒,血浆及血清汉坦病毒抗体 IgG 阳性、IgM 弱阳性;对症支持治疗后体温平,症状缓解,炎症标志物、肾功能好转;虽未获得明确鼠类接触史;但临床表现、病程演变及病原学证据相互印证,支持诊断为肾综合征出血热。
六、经验与体会
1. 发热伴血小板减少,不能只想到普通感染
发热伴血小板减少是感染科重要的诊断入口。严重细菌感染、病毒感染、发热伴血小板减少综合征、登革热、肾综合征出血热以及药物或免疫相关血小板减少均可出现类似表现。此时不能仅凭 CRP、PCT 升高就简单归为细菌感染,也不能因伴有咳嗽就轻易诊断为呼吸道感染。应结合皮肤黏膜表现、肝肾功能、尿量变化、影像学和流行病学史进行综合判断。
2. 没有明确鼠类接触史,也不能轻易排除肾综合征出血热
肾综合征出血热的传染源主要为啮齿类动物,但临床上并非所有患者都能追问到明确鼠类接触史。部分暴露可能发生在居住、工作、清扫环境或接触被污染物品等场景中,患者本人未必能清楚回忆。因此,对于急性发热伴血小板减少患者,若同时出现面颈胸部充血、肾功能异常、肾周渗出或尿量异常,即使缺乏明确鼠类接触史,也应将本病纳入重要鉴别诊断。
3. 肾综合征出血热早期可不典型,动态观察很重要
典型病例可经历发热期、低血压休克期、少尿期、多尿期和恢复期,但临床表现并非总是完整。本例入院时肾功能异常并不十分突出,但CT已提示双肾周渗出,随后出现肌酐升高和明显多尿,病程演变进一步支持诊断。因此,对疑似病例应连续监测血小板、尿常规、尿量、肌酐、尿素氮、电解质和肝酶变化。
4. mNGS 结果要放回临床场景中解读
本例血 mNGS 检出首尔正汉坦病毒,虽然序列数不高,但与发热、血小板减少、“三红”体征、肾周渗出、肾功能损害、多尿及汉坦病毒抗体结果相互印证,具有重要诊断价值。mNGS 不能替代临床判断,正确做法不是“阳性即诊断”,也不是“序列数低即否定”,而是看检测结果是否与临床综合征、病程演变和其他证据形成闭环。肾综合征出血热的治疗重点在于早识别、严密监测和支持治疗,尤其要根据病程阶段合理管理液体、电解质和肾功能。
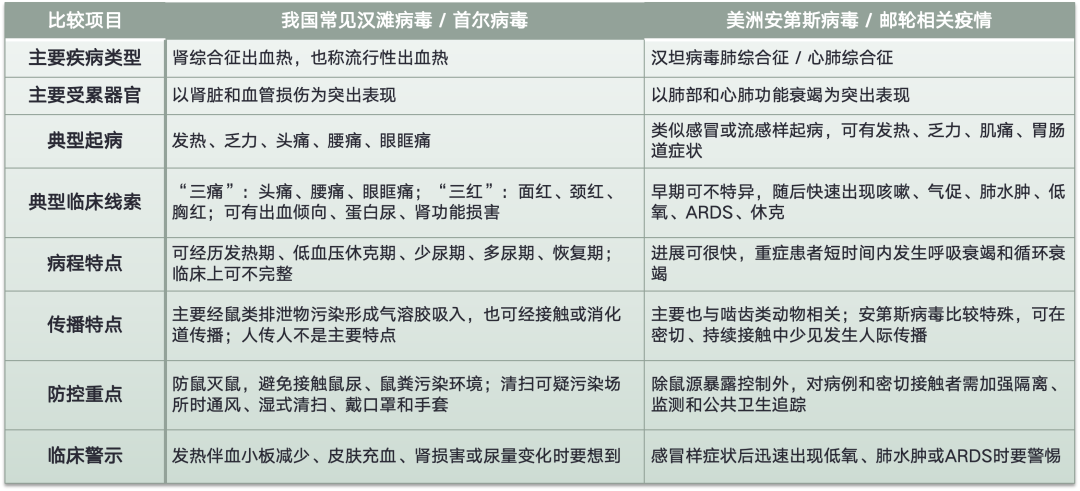
【延伸阅读】同为汉坦病毒,临床表现并不相同
汉坦病毒不是单一病毒,而是一类由啮齿类动物携带并传播的病毒。我国常见与流行性出血热相关的主要是汉滩病毒和首尔病毒,临床上多表现为肾综合征出血热;而近期国际邮轮相关聚集疫情报道的病原为安第斯病毒,更容易表现为汉坦病毒肺综合征 / 心肺综合征,以快速进展的呼吸衰竭为突出特征。WHO 报告该邮轮相关聚集疫情以发热、胃肠道症状起病,并可迅速进展为肺炎、ARDS 和休克;ECDC 也提示该疫情病毒为 Andes hantavirus,且安第斯病毒是少数可发生人际传播的汉坦病毒之一。
【总结】
“汉坦病毒感染”不能简单等同于一种临床病。我国临床更熟悉的是以肾损害为主的肾综合征出血热,而安第斯病毒相关感染则更应警惕快速进展的心肺受累;二者共同点是早期症状可不典型,差别在于主要受累器官、病情演变和防控重点不同。
参考文献:
[1] 中华预防医学会感染性疾病防控分会, 中华医学会感染病学分会. 肾综合征出血热防治专家共识(2021版)[J]. 中华传染病杂志,2021,39(5):257-265.
[2]Vial PA, Ferrés M, Vial C, et al. Clinical management of Andes virus‑associated hantavirus cardiopulmonary syndrome: an updated review[J]. Clinical Microbiology Reviews, 2025, 38(2):e00248-24.
[3]European Centre for Disease Prevention and Control. Hantavirus‑associated cluster of illness on a cruise ship: ECDC assessment and recommendations[R]. Stockholm: ECDC, 2026.
每周一晚
上海复旦大学附属中山医院感染病科与你不见不散!
图文:小小

