ICU肥胖患者机械通气:当前最佳实践与未来方向
古道幽香 译
摘要
肥胖在重症患者中日益高发,可显著改变呼吸力学、气体交换及心肺相互作用,使通气管理复杂化。过多脂肪组织会升高胸膜压、降低功能残气量、促进气道闭合与肺不张,进而增加低氧血症、高碳酸血症及呼吸机相关性肺损伤的发生风险。这些生理改变要求采用区别于非肥胖患者的个体化通气策略。以预测体重(PBW) 计算潮气量的肺保护性通气仍是核心管理方案,因为肥胖患者的肺体积并不会随体重成比例增加。肥胖患者通常需要更高水平的呼气末正压(PEEP) 以对抗升高的胸膜压、预防气道闭合,但最佳滴定策略尚不明确。
气道压力的解读需格外谨慎,胸壁弹性增加可导致平台压与驱动压升高,却不一定伴随过度肺应力。食道压监测、电阻抗断层成像(EIT)等辅助监测工具,可更准确评估跨肺压与局部通气情况,助力个体化通气管理。肥胖患者的气道管理难度显著更高:氧饱和度下降快、困难插管风险高;正压预充氧与视频喉镜可有效提升操作安全性。俯卧位、无创通气(NIV)、体外膜肺氧合(ECMO)等辅助治疗安全可行,符合指征时可带来明确获益。机械通气撤离需谨慎评估,预防性无创通气可降低特定患者的拔管失败率。尽管肥胖特异性生理特点已得到更多关注,但当前多数临床推荐证据均来自 ICU 非肥胖人群的推断。需要专门的临床试验来确定最佳的通气策略,并改善日益增长的肥胖危重患者的预后。
关键词:肥胖;机械通气;呼气末正压;呼吸力学;潮气量;急性呼吸窘迫综合征
要点提示:
1.肥胖可显著重塑呼吸生理,表现为胸膜压升高、肺容量降低,机械通气时极易发生肺不张与低氧血症。
2.常规通气指标在肥胖患者中可能产生误导,升高的气道压力多反映胸壁力学改变,而非真实肺应力。
3.关键临床问题尚未解决:最佳 PEEP 滴定方案、高级监测(食道压、EIT)的应用价值、最优插管与拔管策略。
4.俯卧位、NIV、ECMO 等辅助手段在肥胖患者中可行,但明确的证据仍有限。
一、引言
肥胖传统定义为体重指数(BMI)≥30 kg/m²,已成为全球流行病。目前更倾向将肥胖视为脂肪过量及其相关健康影响的状态,而非仅依据BMI判断。全球疾病负担研究显示,过去30年间成人肥胖患病率翻倍,预计2050年全球近60%成人将处于超重或肥胖状态。
在ICU中,肥胖患者占入院人群相当比例。重症肥胖患者与机械通气时间延长、ICU 住院日增加相关,同时肺萎陷风险更高、急性呼吸窘迫综合征(ARDS)发生率上升,进一步增加通气管理难度。
尽管并发症增多,多项研究显示中度肥胖患者死亡率与正常体重人群相似甚至更低,即 “肥胖悖论”,但该现象在重度肥胖患者中并不稳定。
肥胖患者的气道管理与通气支持尤为棘手:困难插管风险高、氧饱和度下降迅速。过多脂肪通过升高胸壁弹性、降低功能残气量(FRC)改变呼吸力学,促进气道闭合、肺不张与气体交换障碍。这些生理改变增加呼吸衰竭易感性,常规通气策略难以适用,凸显了为这一快速增长的 ICU 人群制定个体化方案的必要性。
尽管 ICU 肥胖患者持续增多,但重度肥胖者在关键通气临床试验中代表性不足,当前通气实践大多自ICU普通人群的推断,缺乏肥胖特异性验证。本综述总结肥胖重症患者机械通气的现有证据,并明确临床实践与未来研究重点。
二、肥胖患者呼吸衰竭的病理生理
肥胖可显著改变呼吸力学、气体交换与心肺相互作用,增加呼吸衰竭易感性并使通气支持复杂化,核心改变包括:肺容量下降、胸壁顺应性受损、气道阻力升高、胸膜压力上升
上述改变共同导致气道闭合、肺不张、通气效率降低。生理后果存在异质性,重度肥胖患者表现更显著,因此所述的一些通气考虑可能与较高肥胖级别特别相关;然而,根据肥胖严重程度分层的有力证据是有限的。这些病理生理改变及其相互关系如图1所示。
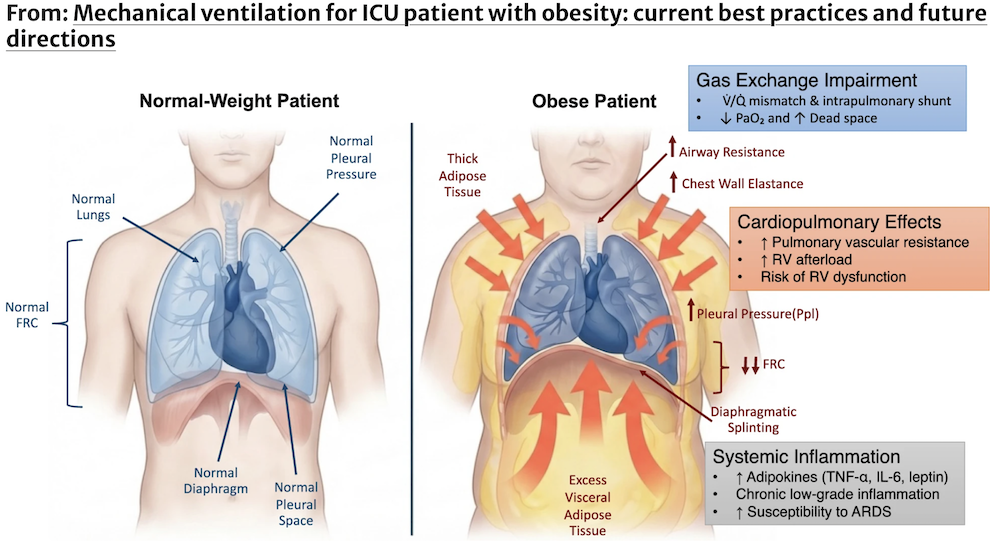
图1 肥胖患者呼吸功能障碍的病理生理机制。正常体重与肥胖患者呼吸力学的比较。肥胖中过多的胸壁和内脏脂肪组织增加Ppl及胸壁弹性,降低FRC,并导致膈肌固定。这些改变引起气道闭合、V/Q失调、驱动压需求增加以及对肺不张的易感性。肺血管阻力升高和RV后负荷增加导致心肺功能受损。慢性低度炎症进一步增加了ARDS的易感性。FRC为功能残气量,Ppl为胸膜压力,RV为右心室。
2.1 呼吸力学
2.1.1 肺容量降低与膈肌功能障碍
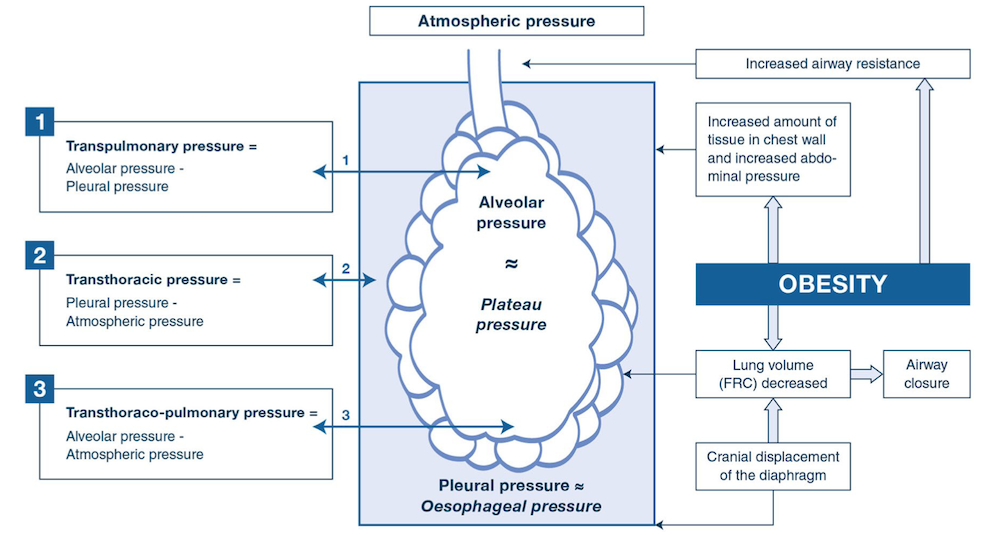
肥胖患者 FRC与补呼气量(expiratory reserve volume)显著降低,主要源于腹内压升高、脂肪组织压迫胸腔结构。BMI 每升高5 kg/m²,FRC 约下降5%~15%。当 FRC 低于闭合容量时,潮式呼吸即可发生气道闭合,诱发肺不张、通气/灌注(V/Q)失调与氧合障碍。
腹压升高使膈肌静息位置上移、吸气时向尾侧移动受限,导致吸气容量下降。镇静、仰卧位、机械通气时呼吸肌卸荷会进一步加重膈肌功能障碍,促进依赖区肺塌陷。
2.1.2 胸壁顺应性降低与胸膜压升高
胸腹部过量脂肪增加呼吸系统弹性、降低胸壁顺应性(chest wall compliance)。胸膜压升高降低跨肺压,尤其在依赖区,即使无原发性肺疾病也易发生压迫性肺不张。
2.1.3 气道阻力升高与气道闭合
肺容量下降、外部压迫力增加使气道阻力上升。气道闭合可发生在潮气量范围内,需要更高开放压。慢性气道炎症进一步加重气流受限。
2.2 气体交换与通气效率受损
2.2.1 通气/灌注失调与分流
依赖区通气减少而灌注相对保留,导致显著V/Q失调与肺内分流增加。由FRC降低与胸膜压升高驱动的压迫性肺不张是主要原因。
2.2.2 死腔增加与通气需求升高
肥胖患者常呈浅快呼吸,死腔通气增加、有效肺泡通气下降。代谢需求与CO₂生成增加,超出通气能力时出现高碳酸血症。
2.3 心肺相互作用与右心室功能
胸膜压与气道压升高压迫肺血管、诱发缺氧性肺血管收缩,升高肺血管阻力。慢性低氧(肥胖低通气综合征、阻塞性睡眠呼吸暂停)促进肺血管重构与肺动脉高压,增加右心室后负荷、损害右心室功能。机械通气(尤其高胸内压)可进一步降低静脉回流、改变心输出量;反之,肺复张与氧合改善可减轻缺氧性血管收缩、改善右心室功能。最终血流动力学净效应取决于肺复张、胸内压与前负荷状态的平衡,这些心肺系统的相互作用增加了呼吸衰竭时循环不稳定和右心室功能障碍的易感性。
2.4 全身炎症与药物代谢因素
肥胖以慢性低度全身炎症为特征,由脂肪因子与促炎细胞因子介导,增加急性肺损伤与 ARDS 易感性。同时药代动力学改变可延长药物作用,加重镇静时的呼吸抑制。
三、气道管理与插管前准备
肥胖相关呼吸力学与气体交换异常显著升高插管并发症风险,尤其严重低氧血症。FRC 下降、氧耗增加、气道闭合倾向缩短安全呼吸暂停时间,降低对反复/长时间插管尝试的耐受度。
3.1 困难气道预测
肥胖患者气道困难源于解剖+生理双重因素:
解剖因素:颈围> 40 cm、Mallampati评分高(Ⅲ~Ⅳ)、张口受限、颈椎活动差、甲颏距离短、阻塞性睡眠呼吸暂停史
生理因素:FRC低、氧耗高、呼吸暂停时快速去氧饱和肥胖本身是重症患者困难气道的独立预测因素。床旁气道超声可辅助风险分层,但在ICU人群中验证仍有限。
3.2 预充氧
有效的预氧合对于延长安全窒息时间和降低严重低氧血症风险至关重要。减少膈肌受压的体位策略,如头高位或斜坡位,可通过增加肺容积来改善氧合,尽管在危重患者人群中的证据并不一致。
正压预氧合策略似乎尤为有益。无创通气(NIV)和高流量鼻导管(HFNC)与传统面罩氧合相比可改善氧合,其机制可能是通过防止气道闭合和肺不张。在PREOXI试验中,与面罩氧合相比,NIV显著降低了严重低氧血症的发生率,且在肥胖患者中获益最大(图2)。HFNC还可在喉镜检查期间持续提供窒息氧合,有助于延迟去氧饱和,这对于功能残气量降低的肥胖患者可能尤为重要。
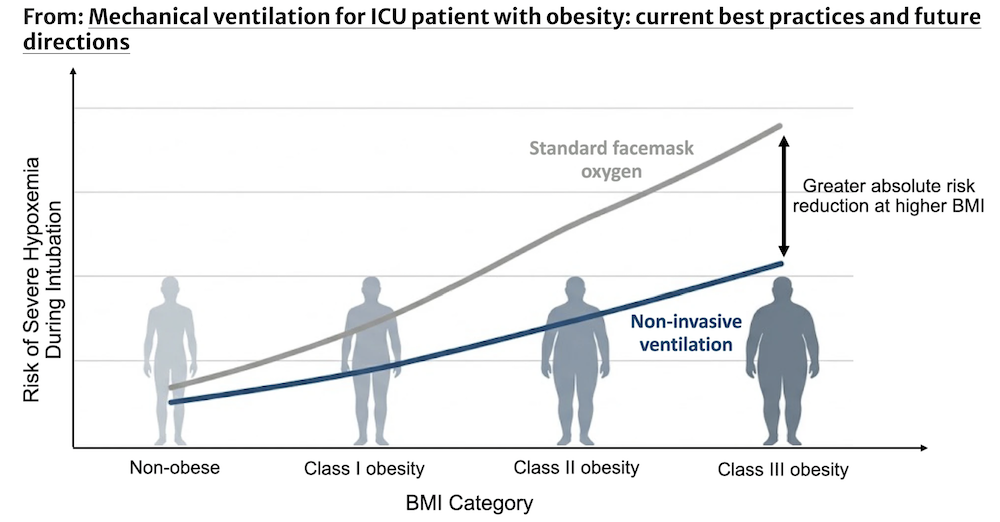
图2 不同体重指数类别下正压预氧合的绝对风险降低。随着体重指数升高,插管期间严重低氧血症风险增加的示意图。随着基线风险增加,与标准面罩氧合相比,正压预充氧实现的绝对风险降低更为显著。改编自Gibbs KW等。
3.3 插管技术
视频喉镜与直接喉镜相比可改善声门暴露并提高首次插管成功率,尤其在预计存在气道困难的患者中。其使用与较少的插管失败和降低的插管周围低氧血症相关。因此,推荐将视频喉镜作为肥胖危重患者插管的首选一线方法。
四、机械通气启动与通气策略
肥胖相关的呼吸力学改变和肺容积减少需要仔细调整通气设置,以最小化呼吸机相关肺损伤(VILI)并优化气体交换。通气管理应考虑到功能肺容积减小、胸膜压力增加以及心肺相互作用改变等因素。该人群通气管理的分步方法见图3。
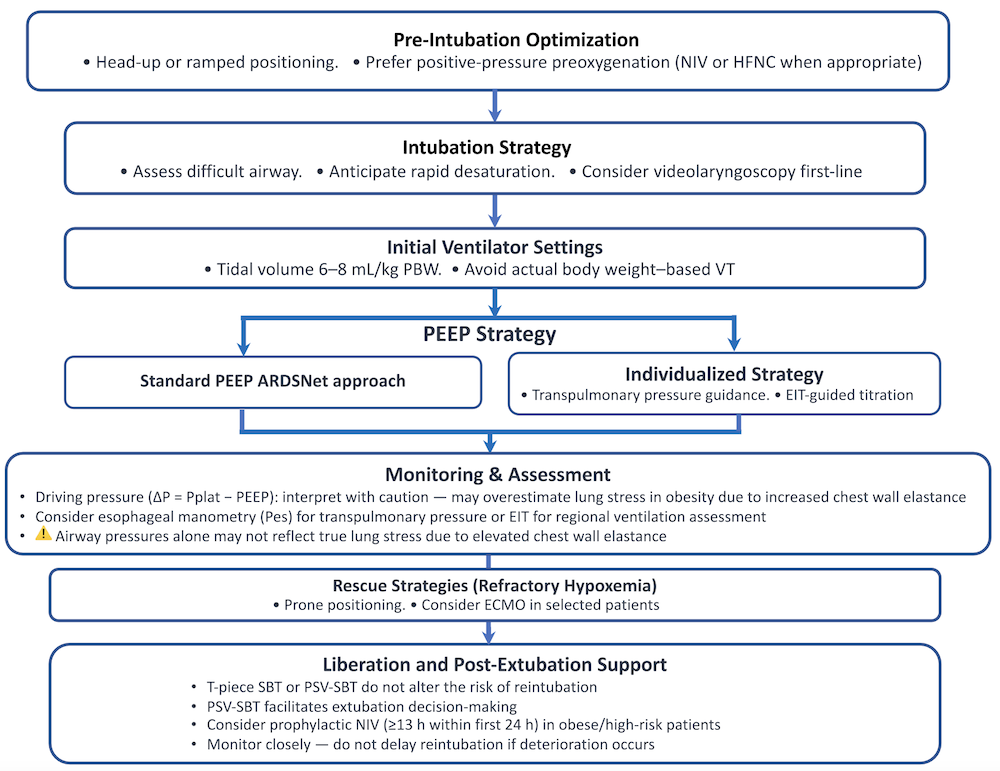
图3 肥胖危重患者的分步机械通气路径。针对肥胖患者气道管理、呼吸机启动、PEEP滴定、监测、挽救性治疗和撤机的结构化建议方案。该路径强调头高位体位和正压预充氧、基于预测体重的潮气量(6–8 mL/kg),以及在条件允许时由跨肺压或电阻抗断层成像指导的个体化PEEP策略。气道压力的解读需谨慎,因为胸壁弹性增加可能导致对肺应力的过高估计。挽救性策略包括选定患者的俯卧位通气和体外膜肺氧合。撤机期间,自主呼吸试验应反映拔管后的生理状态,高风险个体可考虑早期预防性无创通气。缩写:PBW为预测体重,PEEP为呼气末正压,Pes为食管压力,EIT为电阻抗断层成像,SBT为自主呼吸试验,NIV为无创通气。
4.1 潮气量选择
在肥胖患者中,肺容积并不与体重成比例增加,禁止按实际体重计算潮气量,否则易导致呼吸机相关性肺损伤(VILI),必须按预测体重(PBW)计算,推荐:6~8 mL/kg PBW适用于ARDS与非ARDS肥胖患者。目前证据不支持增加VT以代偿胸壁顺应性降低,因为肺容积决定了安全扩张容积。
4.2 PEEP 与肺复张
这类患者由于功能残气量(FRC)降低和胸膜压升高,特别容易发生肺不张。PEEP在肥胖患者中核心作用:预防气道闭合、维持肺复张。常规PEEP(5~10 cmH₂O)通常不足,较高PEEP可改善呼吸力学,增加呼气末肺容积,并通过防止肺泡塌陷来改善氧合。高PEEP维持呼气末跨肺压为正可通过食管压(Pes)、EIT、驱动压进行个体化滴定,如果跨肺压保持在安全范围内,较高的平台压可能被耐受而不会导致过度的肺膨胀。肺复张手法不推荐常规使用,仅用于难治性低氧血症,且必须配合足够PEEP并监测血流动力学。因为肺复张手法会增加胸内压,可能损害静脉回流并导致血流动力学不稳定,但专门针对肥胖患者的数据仍然缺乏。
4.3 氧合目标
优先优化肺复张与PEEP,而非单纯提高 FiO₂,避免高氧导致吸收性肺不张,临床目标:SpO₂ 92%~98%。
4.4 特殊临床场景
4.4.1 肥胖合并ARDS
肥胖患者发生ARDS的风险增加,尽管其死亡率可能与非肥胖患者相似或更低。准确诊断可能具有挑战性,因为肥胖相关的肺不张可能在影像学上可酷似 ARDS。基于PBW的LVT仍然是机械管理的为基础,较高的PEEP和个体化PEEP策略可能特别有益,以对抗升高的胸膜压并优化肺复。
4.4.2 肥胖合并高碳酸血症呼吸衰竭
肥胖常与肥胖低通气综合征和阻塞性睡眠呼吸暂停相关,这些因素使患者易发生急性高碳酸血症性呼吸衰竭。管理重点在于改善肺泡通气和降低呼吸肌负荷。首选NIV,改善肺泡通气、降低呼吸做功、纠正高碳酸血症,同时避免有创通气相关的风险。及早识别 NIV 失败至关重要,对于呼吸衰竭恶化、严重低氧血症或器官功能障碍的患者,不应延迟有创通气必要时快速转为有创通气。氧疗需谨慎,避免加重高碳酸血症。
五、呼吸力学监测
准确评估呼吸力学对于指导肥胖患者的机械通气管理至关重要,特别是因为气道压力可能因胸壁力学改变而无法准确反映肺应力。传统指标如平台压和驱动压仍然有用,但需要谨慎解读,而辅助工具如食管压力监测和电阻抗断层成像(EIT)可提供额外的生理学信息。肥胖患者呼吸力学监测基本原则总结图4。
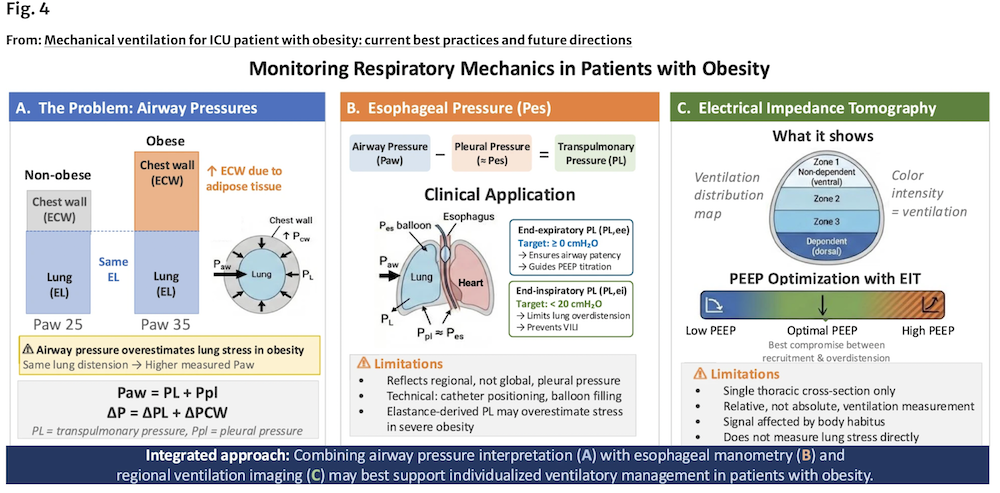
图4 肥胖患者呼吸力学监测
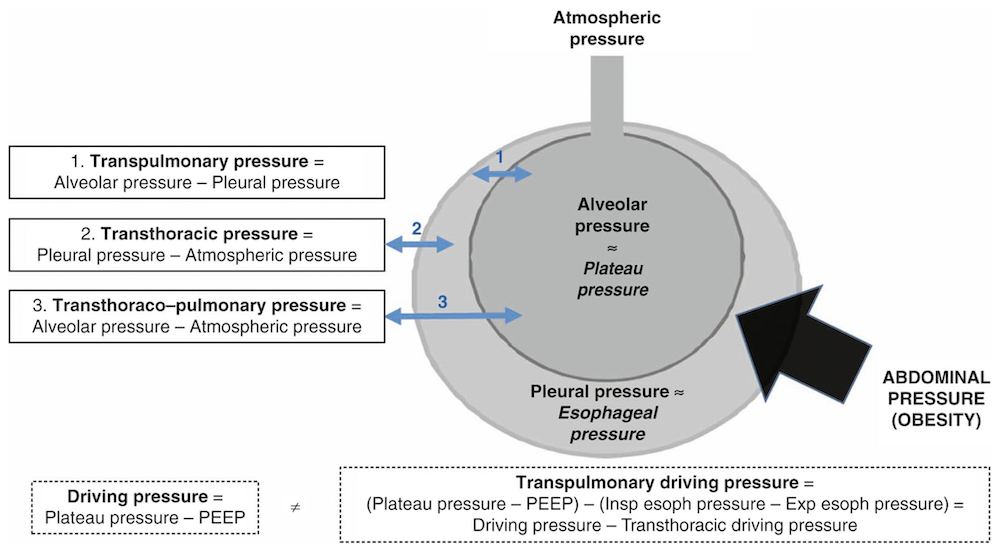
A在肥胖患者中,胸壁弹性阻力(ECW)增加,尽管肺固有弹性阻力(EL)相似,但会使测得的气道压力(Paw)升高,因此气道压力可能高估真实的肺应力。气道压力反映跨肺压(PL)与胸膜腔内压(Ppl)之和(Paw = PL+Ppl),而驱动压(ΔP)的变化反映了肺和胸壁两个部分的共同作用(ΔP = ΔPL+ΔPCW)。
B食道压(Pes)可估算胸膜腔内压,并用于计算跨肺压(PL = Paw−Pes)。设定目标为呼气末跨肺压(PL,ee)正值可减少气道闭合和肺不张,而限制吸气末跨肺压(PL,ei)则有助于防止肺过度膨胀。
C电阻抗断层成像(EIT)可提供实时的区域性通气评估,通过平衡肺复张与过度膨胀来辅助优化呼气末正压(PEEP)。
缩略语:Paw 气道压力,Ppl 胸膜腔内压,Pes 食管压,PL 跨肺压,PL,ee 呼气末跨肺压,PL,ei 吸气末跨肺压,ΔP 驱动压,ΔPL 肺驱动压,ΔPCW 胸壁驱动压,ECW 胸壁弹性阻力,EL 肺弹性阻力,PEEP 呼气末正压,EIT 电阻抗断层成像
5.1 平台压与驱动压
平台压和驱动压(定义为平台压减去PEEP)被广泛用于评估肺应力和指导肺保护性通气。然而,这些参数反映的是肺与胸壁的联合力学特性。在肥胖患者中,胸壁弹性阻力增加和腹内压升高对气道压力贡献显著,即使不存在肺过度膨胀,也会导致平台压和驱动压升高。升高的胸膜腔内压降低了跨肺压(即肺的真实扩张压力),使得气道压力可能高估肺应力。与这一生理机制一致,在普通ARDS人群中观察到的驱动压与死亡率之间的强相关性,在肥胖患者中似乎有所减弱。因此,传统平台压和驱动压的安全阈值应谨慎解读,如果肺应力仍保持在可接受范围内,较高的气道压力可能是可以耐受的。
5.2 食道压力监测(Pes)
PES≈Ppl,PL=Paw- Ppl(PES),跨肺压(PL)更直接地反映肺应力,并能够将肺与胸壁的力学特性分开,有助于实现个体化的呼吸机参数调整。在肥胖患者中,升高的胸膜腔内压常导致呼气末跨肺压降低甚至为负值,促进气道闭合和肺不张。调整PEEP以维持呼气末跨肺压为正值可改善肺复张、氧合和呼吸力学。同样,限制吸气末跨肺压有助于防止肺过度扩张。
尽管具有这些生理学优势,但其临床预后获益仍不确定。EPVent-2试验在未筛选的ARDS人群中未能证明食管压力引导的PEEP优于经验性高PEEP策略,尽管二次分析提示维持呼气末跨肺压接近0cmH₂O可能与预后改善相关。重要的是,肥胖患者的基线食管压力更高,且基于弹性阻力估算的跨肺压可能在重度肥胖中高估肺应力。
技术局限性也必须考虑。准确测量需要恰当的导管位置和气囊充气,且食道压力反映的是区域性而非整体性胸膜腔内压。因此,食道压力监测应被视为增强气道压力解读的生理学辅助工具,而非肺应力的确定性测量指标。此外,在肥胖患者中,跨肺压的解读仍存在争议,因为基于弹性阻力的估算值可能与绝对测量值不同,且目前缺乏支持某一种方法的可靠证据。
5.3 电阻抗断层成像(EIT)
电阻抗断层成像(EIT)是一种无创、床旁成像技术,能够实时评估局部通气分布。通过检测通气过程中的阻抗变化,EIT可识别局部肺泡萎陷和过度膨胀,从而支持个体化通气管理。在肥胖患者中,EIT在平衡肺复张与过度膨胀以优化PEEP方面可能尤为有用。与传统方法相比,EIT引导的PEEP滴定可改善氧合和呼吸力学。
EIT的局限性包括:仅能评估单一胸腔横截面,且依赖相对通气测量而非绝对测量。信号采集和解读可能受体型和电极位置的影响。由于EIT不能直接测量肺应力,将其与基于压力的监测手段(如食管压测量)相结合,可提供互补信息,进一步支持个体化通气策略。
六、辅助治疗
辅助疗法(如俯卧位通气、神经肌肉阻滞和体外膜肺氧合[ECMO])在重度呼吸衰竭的管理中发挥重要作用。在肥胖患者中,呼吸力学改变和对肺不张易感性的增加可能影响这些干预措施的生理反应和技术实施。
6.1 俯卧位
指征与普通 ARDS 一致,肥胖不是禁忌证,可改善背侧通气、重新分布肺应力,需注意体位、压力损伤、腹压升高等技术挑战。氧合改善程度与非肥胖者相当甚至更优。
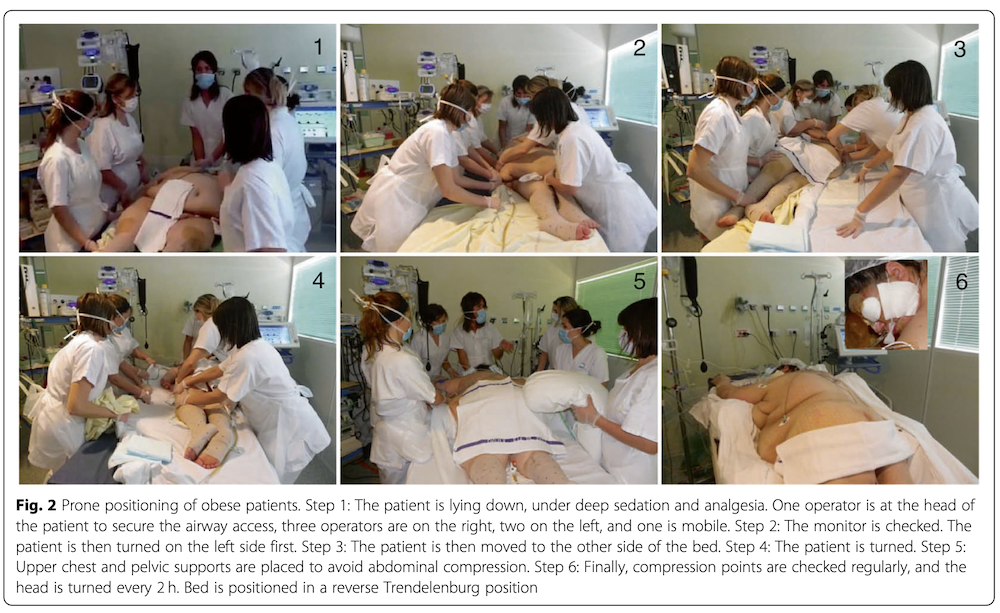
俯卧位通气在中重度ARDS早期并长时间应用可改善生存率。其通过重新分布肺应力、减少背侧肺受压和改善通气/血流比匹配、促进肺更均匀充气。这些生理效应在肥胖患者中可能尤为相关,因为后者由于胸膜压升高和肺容积减少,易发生依赖性肺泡萎陷;俯卧位通气因此可改善背侧通气、重新分布肺应力,并有助于缓解肺不张相关低氧血症。
尽管患者体位摆放、体型和腹内压潜在增加等方面存在技术挑战,现有证据仍支持其在肥胖患者中的可行性和有效性。观察性研究和可行性试验表明,俯卧位通气在机械通气的肥胖患者中是安全的,且可能带来与正常体重患者相当甚至更佳的氧合改善。因此,肥胖患者应考虑采用与普通ARDS人群相同的临床指征进行俯卧位通气。
6.2 神经肌肉阻滞剂
神经肌肉阻滞剂可改善人机同步性、降低氧耗,并在特定重度ARDS患者中促进肺保护性通气。尽管随机试验尚未一致证实其生存获益,当前指南有条件推荐在无法实现肺保护性通气的早期重度ARDS患者中短期使用。
在肥胖患者中,神经肌肉阻滞剂的给药因最佳体重(实际/理想/调整体重)标量不确定而面临额外挑战。剂量不当可能导致给药不足(影响通气控制)或给药过量(增加神经肌肉无力时间延长的风险)。因此,在该人群中使用神经肌肉阻滞时,仔细的滴定和监测至关重要。
6.3 ECMO
ECMO是常规治疗无效的重度呼吸衰竭患者的有效挽救性治疗手段。肥胖历史上曾被视为相对禁忌证,因存在技术挑战。然而,当代数据一致表明,ECMO可在肥胖患者中安全有效地实施。大型注册分析报告显示,其生存结局与正常体重患者相当,在某些系列中甚至更为有利。综上所述,当前证据不支持仅基于BMI而拒绝ECMO,符合适应证的肥胖患者应采用与普通ARDS人群相同的生理标准进行评估。
七、机械通气撤离
7.1 自主呼吸试验(SBT)
T 型管最贴近拔管后生理状态,压力支持通气(PSV) 可能低估呼吸做功。两种方式均不增加再插管风险,可考虑 SBT 期间加用低水平 PEEP。
肥胖患者常被认为拔管失败风险较高。然而,观察性数据显示肥胖可能与较低的再插管风险相关[66,67]。这一观察与更广泛的"肥胖悖论"一致,即ICU中的肥胖患者通常与正常体重患者相比预后相似甚至更佳。
采用T管进行的自主呼吸试验(SBT)最能模拟拔管后的生理状态,而采用压力支持通气(PSV)进行的SBT可降低呼吸功,生理负荷可能更小,在肥胖患者中尤其如此。一项生理研究一致表明,无正压条件下(T管或PSV 0伴PEEP 0)进行的SBT期间的吸气努力与拔管后努力相似,而正压试验则高估了真实的呼吸功。尽管如此,有力证据表明采用PSV进行的SBT有助于拔管决策,且不增加再插管风险,即使在高危患者中亦是如此。值得注意的是,其中一项试验纳入了相当比例的肥胖患者,提示这些发现适用于该人群。SBT期间加用PEEP是否能进一步改善预后仍不确定。近期一项临床试验报告,与单独PSV相比,采用PSV联合PEEP进行的SBT与更短的拔管时间相关。然而,这些发现应谨慎解读,因为迄今尚无研究专门针对拔管失败最高风险人群(包括重度肥胖患者)进行探讨。
7.2 拔管后支持
预防性NIV可降低再插管与死亡风险,但应用时长是关键:
推荐:拔管后 24h 内应用≥13小时,短时应用(如4h)无显著获益,效果优于 HFNC 与常规氧疗。
拔管后,预防性无创通气(NIV)作为预防呼吸衰竭的策略日益受到研究关注,尽管针对肥胖患者的具体建议仍然有限。尽管如此,近期多项研究提示该人群可能从预防性NIV中获益,生理学数据支持这一观点,显示拔管后接受NIV的肥胖患者呼吸努力降低。需要指出的是,现有数据表明拔管后NIV的临床获益可能取决于其应用时长和强度,而非单纯使用NIV。
在一项随机试验中,拔管后24小时内应用13小时预防性NIV,与经鼻高流量氧疗(HFNC)相比,显著降低了超重或肥胖患者的再插管和死亡风险。相反,第二项研究在拔管后24小时内给予至少4小时NIV,与HFNC或标准氧疗相比,未显示出再插管率的统计学显著降低,尽管该研究允许组间交叉且NIV常被用作补救治疗。然而,事后交叉分析显示,实际接受NIV的患者与单纯氧疗管理相比,再插管率显著更低。类似地,第三项试验报告,拔管后24小时内应用22小时预防性NIV使再插管率绝对降低近10%,但该差异未达统计学显著性。更近的一项Meta分析评估了NIV作为预防性或治疗性干预在肥胖患者中的应用,发现与HFNC或标准氧疗相比,NIV与更低的再插管和死亡风险相关。
八、知识空白与未来方向
肥胖患者机械通气的最佳实践仍不完全明确,主要由于针对该人群的高质量随机对照试验数量有限。现有大多数证据来自大型观察性研究或ICU普通人群中的随机试验(肥胖患者仅纳入亚组分析)、全身麻醉手术期间的通气策略研究,以及小型生理学调查。因此,许多当前推荐意见缺乏肥胖特异性的验证。
最佳PEEP选择仍存在重要不确定性。生理学研究表明,肥胖患者通常需要更高水平的PEEP以改善肺力学和恢复肺容积。然而,评估更高PEEP策略的大型随机试验并未一致显示临床获益。这些发现凸显了在危重肥胖患者中开展专门试验以评估个体化PEEP策略的必要性。此类方法可能受益于高级监测工具,包括EIT和跨肺压测量,以指导患者特异性的通气调整。
同样,肥胖患者机械通气撤机的最佳策略仍不确定。尽管每日SBT和最小化镇静等一般原则适用于该人群,但最佳SBT方式、SBT期间加用PEEP的作用,以及拔管后最有效的预防性呼吸支持(包括NIV),均需在肥胖特异性队列中进一步研究。
在重度肥胖患者中,俯卧位通气的可行性、安全性和有效性也有待进一步研究。当前证据主要来自ICU普通人群大型随机试验的亚组分析,或提示潜在获益但受样本量和方法学限制的小型观察性研究[62]。需要开展专门研究以更好地明确该人群中俯卧位通气的风险-获益特征。
最后,胰高血糖素样肽1受体激动剂等新兴疗法应用日益广泛,可能诱导快速显著的体重减轻。未来研究应评估这些变化如何影响危重肥胖患者的呼吸力学、代谢储备和药代动力学,以及通气策略是否应根据体重减轻的时机和程度进行调整。
九、结论
肥胖显著改变呼吸力学、气体交换和心肺交互作用,增加呼吸衰竭易感性,并使危重患者的通气管理复杂化。以预测体重(PBW)为参考设置潮气量的肺保护性通气、仔细的PEEP滴定,以及适当的辅助疗法(如俯卧位通气和无创通气)是管理的关键组成部分。气道压力的解读需考虑胸壁力学的改变,辅助监测工具有助于支持个体化治疗。尽管对这些生理差异的认识日益增加,但高质量的肥胖特异性证据仍然有限。需要开展专门的临床试验以优化通气策略,改善这一日益增多的ICU人群的预后。
参考文献:
1.Kitisin N, Caroli A, Carvalho Ferreira J, Hikasa Y, Ke L, Nübel J, Raykateeraroj N, Thille AW, Ueno R, Hernandez G, Serpa Neto A. Mechanical ventilation for ICU patient with obesity: current best practices and future directions. Intensive Care Med. 2026 Apr 9.
2. De Jong A, Verzilli D, Jaber S. ARDS in Obese Patients: Specificities and Management. Crit Care. 2019 Mar 9;23(1):74.
3. De Jong A, Wrigge H, Hedenstierna G, Gattinoni L, Chiumello D, Frat JP, Ball L, Schetz M, Pickkers P, Jaber S. How to ventilate obese patients in the ICU. Intensive Care Med. 2020 Dec;46(12):2423-2435.

