8mm肺结节随访一年不变,医生:有这两个特征,需要切除
有时候,患者比指南更“激进”,但结果证明:选择对了
一个门诊真实案例。
一位42岁的男性,体检发现8毫米混杂磨玻璃结节。随访一年,没啥变化。
他拿着片子来找我,有点纠结:“赵主任,我这个结节一年了都没长,是不是就不用管了?”
我仔细看了看他的CT,里面有小空泡,实性成分大概3-4毫米,整个结节8毫米,实性占比37.5%。
CT影像
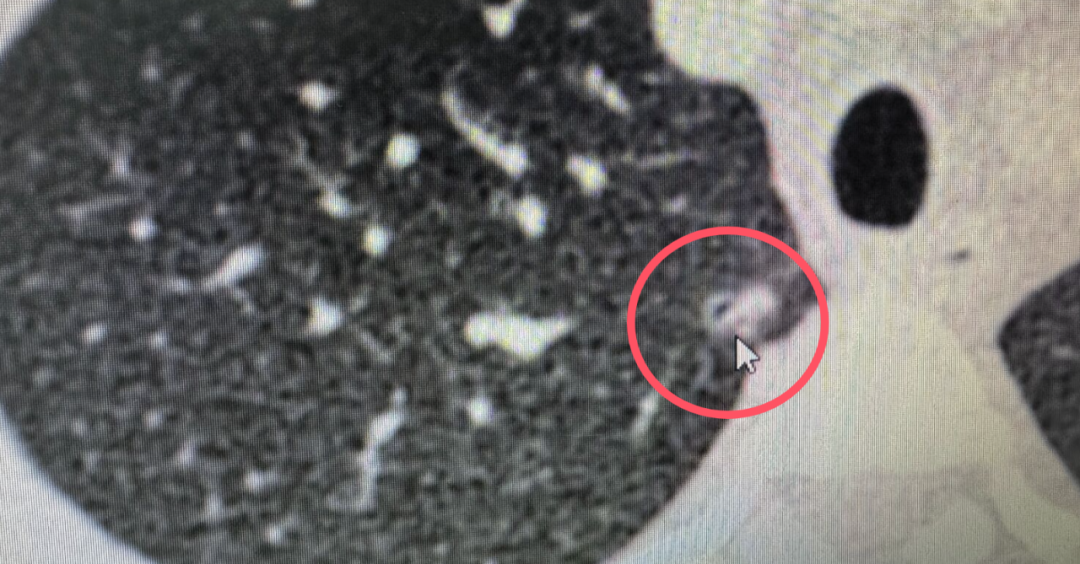
这个数字,卡在“尴尬区”。
按美国指南:实性成分6-8毫米以上才考虑手术,他这实性成分才3-4毫米,可以继续随访。
按中国指南:混杂磨玻璃结节,实性成分超过5毫米可以考虑干预,他这还不到5毫米,也可以再观察。
指南之间自己就有分歧,那到底开还是不开?
我跟他说了三点“坏消息”
虽然结节一年没变化,但我心里有根弦绷着:
第一,有空泡
肺结节里出现空泡,不是好事。它往往提示这个结节将来可能往“囊腔型肺癌”方向发展,侵袭性会更强。
第二,实性占比超过25%
很多研究都发现,CTR(实性成分占比)如果小于25%,预后非常好,基本可以安心随访。超过25%,就要多留个心眼。他这个37.5%,不算特别高,但已经越线了。
第三,如果是癌,起步就是微浸润
我直接跟他说:“你这个结节,如果开出来是恶性的,大概率不会是原位癌。原位癌一般是纯磨。你这个有实性成分、有空泡,最乐观也是微浸润腺癌起步。甚至不排除浸润性腺癌。”
他听完,沉默了几秒。
那到底要不要开?
我把国内外指南,一条一条讲给他听:
按美国标准,可以继续随访,一年甚至两年复查一次都行,大概率不会耽误病情。
按中国标准,可以再等等,但有些医生也会建议手术。
我自己觉得:可以考虑切。因为空泡+CTR>25%,这两个因素叠加,让我觉得它没那么“安分”。
但这不是我一个人的决定。
我问他:“你怎么想?”
他想了一会儿,说:“赵主任,您把两种选择的利弊都告诉我了。我听完觉得,我不想赌。我42岁,家庭顶梁柱,我不想等它哪天突然变大了再着急。我想把它拿掉,求个心安。”
我说行,手术安排。
病理出来:微浸润腺癌
手术切得很顺利,结节在肺边缘,就切了一小楔形。
病理报告:微浸润腺癌。
术后病理:微浸润性腺癌

不是原位,也不是浸润,刚好卡在“微浸润”这个阶段。按照分期,这是IA1期,5年生存率接近100%,切了就基本治愈了。
他拿到报告后,长舒一口气:“幸亏开了。”
我问他:“如果当时我坚持让你随访,你会怎么选?”
他说:“那我可能还是会找别的医生开掉。因为我心里过不去那个坎。”
这件事让我想了很多
第一,微浸润是很多患者的“心理底线”
这位患者术前就跟我说过:他查了很多资料,知道原位癌和微浸润预后几乎一样好,但浸润癌就不一样了。他说:“我能接受微浸润,但我不能接受浸润。”
当患者对疾病了解得越来越多,他对自己身体的“接纳程度”是有要求的。虽然从医生角度看,即使是浸润性腺癌,只要早期发现、完整切除,预后照样很好。但患者不这么想,他要的是“万无一失”。
第二,指南是给“人群”看的,而治疗是给“个体”做的
按美国指南,他这个结节完全可以继续随访。但患者自己不愿意等。你能说他错了吗?不能。因为他切出来确实是微浸润,如果继续随访个两三年,会不会进展成浸润?有可能,但也不一定。只是他不想冒这个险。
这就是医患共同决策的魅力:医生提供专业信息和选项,患者结合自己的价值观和生活状态,一起拍板。
第三,影像上的“没变化”,不代表生物学上的“没风险”
这个结节随访一年,大小、密度都没变。但有空泡,有实性占比超过25%。这些形态学特征,有时候比“大小变化”更值得警惕。
最后,我想对大家说的是
肺结节的处理,从来不是“是非题”,而是“选择题”。
有人选择随访,因为不想挨一刀。
有人选择手术,因为不想天天惦记。
两种选择,都有可能对得起自己的健康。关键是:你了解清楚利弊了吗?你和医生充分沟通了吗?
这位42岁的患者,了解了国内外指南,听懂了我的分析,自己做决定‘开’。最后病理印证了他的直觉。
这就是一个完美的闭环:
影像学判断 → 医患沟通 → 共同决策 → 手术 → 病理验证 → 心安
希望您读完这篇文章,对磨玻璃结节有一个更清醒的认识,既不过度恐慌,也不盲目乐观。

