肩关节钙化性肌腱炎康复科普:解锁“肌腱钙化”的动态康复密码
肩关节钙化性肌腱炎康复科普:解锁“肌腱钙化”的动态康复密码
提到肩关节疼痛,很多人会想到肩周炎、肩袖损伤,却很少有人了解“肩关节钙化性肌腱炎”——这种被称为肌腱内“微型火山”的疾病,常常以“突发剧痛”或“隐匿无症状”的极端形式出现,困扰着30-50岁的中青年人群,尤其以女性更为常见。不同于国内科普常聚焦的“静态病因”,今天我们从“病灶动态演变”出发,拆解它的康复逻辑,打破“钙化=不可逆”“疼痛就静养”的认知误区,让康复更科学、更具针对性。
先搞懂:这不是“骨刺”,是肌腱里的“钙盐代谢紊乱”
很多人在体检时发现肩关节有“钙化灶”,就会误以为是“骨刺”,过度焦虑或忽视干预。事实上,肩关节钙化性肌腱炎的钙化灶,和退行性骨刺有着本质区别:骨刺是骨骼末端的骨质增生,而钙化灶是肩袖肌腱(尤其冈上肌)内部的羟基磷灰石晶体沉积,是腱细胞在异常环境下“主动转化”的结果,而非单纯的“被动沉积”——就像一个原本生产胶原蛋白(维持肌腱弹性)的“工厂”,因缺血、机械应力等因素,转而生产“石灰块”,久而久之堆积在肌腱内部,引发炎症和疼痛。
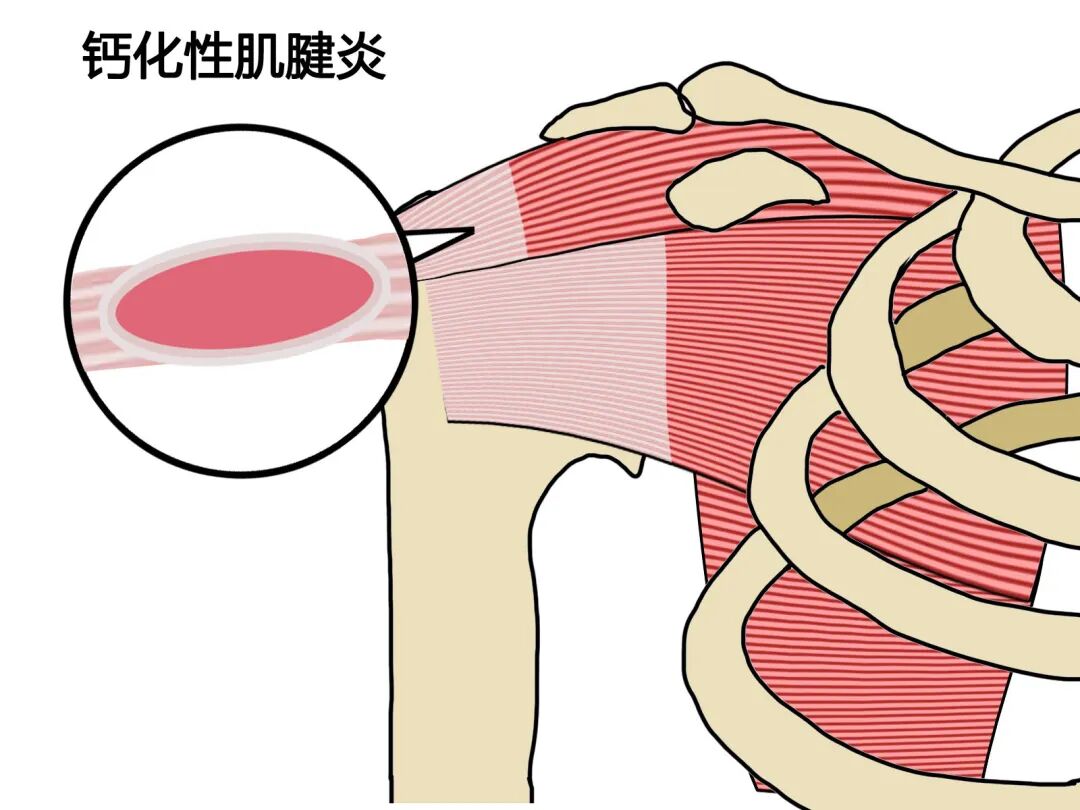
更关键的是,这种钙化并非“一成不变”,而是遵循“形成期-静止期-吸收期-修复期”的动态过程,就像一座休眠与喷发交替的火山:静止期时,钙化灶稳定存在,多数人无任何症状,仅在体检时偶然发现;一旦进入吸收期,机体的炎症细胞会主动清理钙化物,局部压力升高,就会引发“火山喷发”般的剧烈疼痛,甚至夜间痛醒、手臂无法正常活动;若干预得当,钙化灶可逐渐被吸收,肌腱功能逐步恢复,反之则可能进展为肩袖撕裂、骨化性肌腱炎等并发症。
这里要纠正一个常见误区:并非所有钙化灶都需要治疗,但也不能完全放任不管。即使无症状,若钙化灶位置特殊、体积较大,也需通过科学干预预防急性发作;而有症状的患者,盲目静养只会导致肌腱粘连、活动受限加重,反而延长病程。
核心康复逻辑:“分阶段干预”,跟着病灶演变走
01
第一阶段:急性发作期(吸收期,疼痛剧烈)——“止痛减压,为吸收铺路”
此阶段的核心的是缓解剧烈疼痛、减轻局部炎症,为钙化物吸收创造条件,而非急于锻炼。很多人此时会强行活动手臂,反而会加剧炎症反应,加重疼痛。
1.疼痛管理:优先采用“物理镇痛+温和药物”结合的方式。可在医生指导下使用非甾体类抗炎药缓解炎症,但避免长期服用;物理治疗首选超声透药治疗,通过超声波的温热效应和药物靶向导入,无创缓解局部肿胀、减轻疼痛,同时为后续治疗铺垫;若疼痛难以耐受,可由医生评估后进行超声引导下针刺灌洗,快速降低钙化灶周围压力,缓解剧痛。
2.姿势管理:避免会诱发疼痛的动作,如手臂高举过头顶、外展、内旋(如穿衣、梳头、提重物),睡觉时尽量采取仰卧位,避免压迫患侧肩关节;坐姿时保持背部挺直,双肩自然下沉,避免含胸驼背导致肩峰撞击,加重肌腱负担——要知道,肩峰撞击并非钙化的根本原因,却是诱发急性发作的重要推手。
3.禁忌:严禁按摩、推拿患侧肩关节,严禁进行任何牵拉类锻炼,避免钙化灶破裂、炎症扩散。此阶段病程通常为1-2周,以疼痛完全缓解、夜间能正常入睡为进入下一阶段的标志。
02
第二阶段:缓解恢复期(修复早期,疼痛减轻)——“温和松解,促进钙吸收”
当疼痛明显缓解,手臂可进行轻度活动时,进入此阶段,核心是松解粘连、促进钙化物吸收,同时唤醒肩袖肌肉的基础力量,为后续功能恢复打基础。此阶段可引入“双波联合”康复方案,实现“先破后立”的治疗效果。
1.物理治疗:采用“冲击波+超声透药”序贯治疗。先通过体外冲击波治疗,以非侵入性的高压脉冲波,精准作用于钙化灶,实现“微观清创”,松解致密粘连、粉碎钙化碎屑,为钙吸收扫清障碍;24-48小时后,进行超声透药治疗,促进局部血液循环,加速钙化碎屑代谢,同时导入抗炎药物,巩固镇痛效果,软化残余粘连,提升治疗舒适度。
2.关节活动度训练(被动+主动):以“无痛范围”为原则,避免暴力牵拉。被动训练可由家人或康复师辅助,进行肩关节前屈、外展训练,每次每个方向保持10秒,每组5-8次,每天2组,逐步扩大活动范围;主动训练可进行“靠墙滑动”,侧靠墙站立,手臂自然下垂,缓慢将手臂沿墙壁向上滑动,至有轻微酸胀感时停止,保持5秒后缓慢放下,每组5次,每天2组,重点是激活肩关节周围肌肉,避免粘连加重。

3.肌力激活:重点激活肩袖肌群(冈上肌、冈下肌、肩胛下肌)和三角肌,增强肌腱的稳定性。可进行“空罐训练”,手臂自然下垂,缓慢外展至与肩平齐(无痛范围内),想象手中托着一个空罐子,保持10秒后缓慢放下,每组5-8次,每天2组;

03
第三阶段:功能强化期(修复后期,无明显疼痛)——“强化肌力,稳定肩关节”
此阶段钙化灶已基本吸收,肩关节活动度恢复正常,核心是强化肩袖肌群和肩关节周围肌肉力量,重建肩关节的稳定性,避免钙化复发——很多患者康复后复发,就是因为忽视了肌肉力量的强化,导致肌腱再次承受过大压力,引发钙盐沉积。
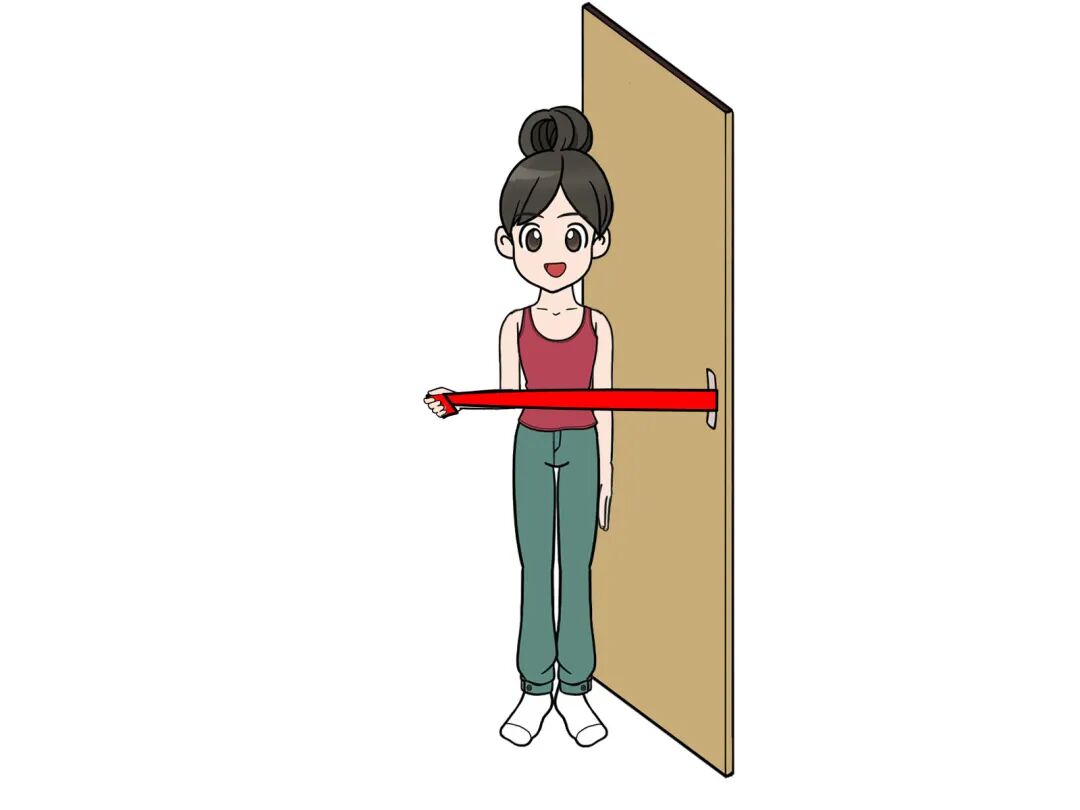
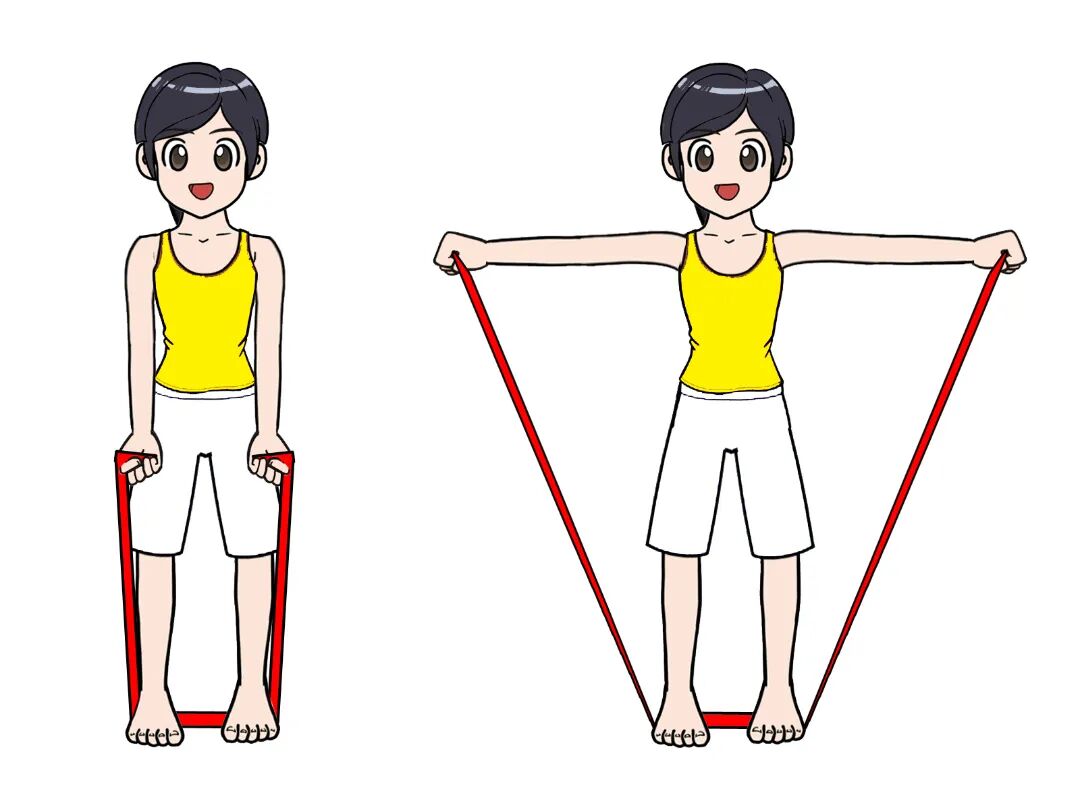
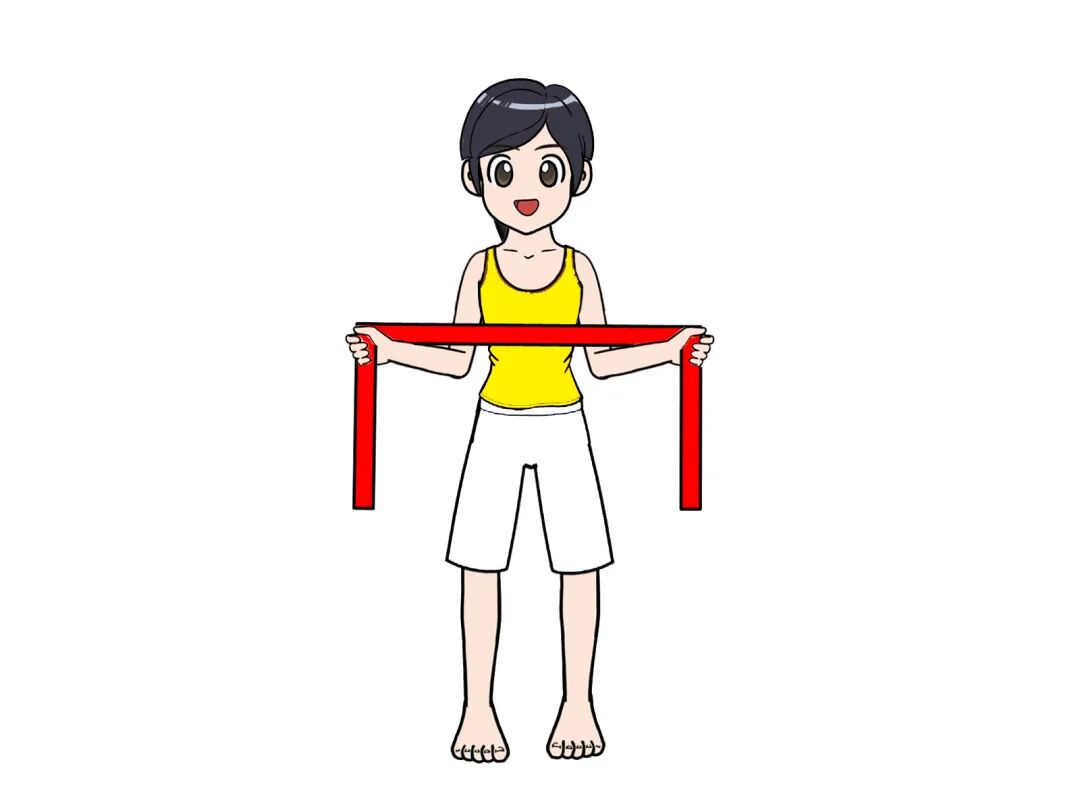
1.肌力训练(渐进式负重):在无疼痛的前提下,逐步增加负重,强化肌肉力量。可使用弹力带进行训练:弹力带一端固定,手臂自然下垂,握住弹力带另一端,进行肩关节外展、内旋、外旋训练,每个动作每组10-12次,每天2-3组,弹力带阻力逐步增加;
2.功能性训练:结合日常活动场景,提升肩关节的实用功能,让康复效果更贴近生活。可进行“穿衣模拟训练”,双手握住毛巾两端,缓慢将毛巾从身体后侧向上提拉,模拟穿衣、擦背动作,每组5-8次,每天2组;
3.核心稳定训练:肩关节的稳定离不开核心肌群的支撑,可进行平板支撑、臀桥等训练,增强核心力量,减少肩关节的代偿负担,每组30秒,每天2-3组。

04
第四阶段:巩固防复发期(康复后期,功能完全恢复)——“养成习惯,长效保护”
1.规避诱发因素:避免长期保持同一姿势(如长期低头、伏案工作、玩手机),每工作1小时,起身活动肩关节,做5-10次前屈、外展动作,放松肌肉;避免过度负重,如长期提重物、反复进行手臂高举动作,减少肌腱的机械应力;注意肩关节保暖,避免受凉,受凉会导致肌肉痉挛,影响局部血液循环,增加钙化风险。
2.日常养护动作:每天坚持做10-15分钟的肩关节养护动作,包括肩胛骨夹紧、手臂缓慢环绕(前后各10次)、靠墙滑动,保持肌肉的灵活性和力量,避免肌腱僵硬。
3.定期复查与调整:康复后1个月、3个月、6个月,定期进行超声检查,监测肌腱状态;若出现轻微酸胀、不适,及时调整训练强度,避免炎症复发;对于有糖尿病、甲状腺疾病等基础疾病的患者,需积极控制基础病,因为代谢异常也是钙化性肌腱炎的诱发因素之一。
常见康复误区,一定要避开!
1.误区一:疼痛就静养,不活动。长期静养会导致肌腱粘连、肌肉萎缩,反而加重病情,即使是急性发作期,也需在无痛范围内进行轻微活动,避免关节僵硬。
2.误区二:盲目按摩、正骨。钙化灶本身质地较硬,盲目按摩、正骨可能导致钙化灶破裂,炎症扩散,甚至损伤肩袖肌腱,加重疼痛。
3.误区三:过早负重训练。在疼痛未完全缓解、钙化灶未吸收前,过早进行负重训练,会增加肌腱负担,导致钙化灶增大,延长康复周期。
4.误区四:忽视基础病管理。糖尿病、甲状腺疾病等代谢性疾病,会影响肌腱的修复能力和钙盐代谢,若不控制基础病,康复后复发率会显著升高。
5.误区五:混淆“钙化性肌腱炎”与“肩袖撕裂”。两者都有肩痛、活动受限症状,但钙化性肌腱炎的钙化灶孤立、圆滑,无肩峰骨刺,而肩袖撕裂多有外伤史,影像学显示肌腱连续性中断,治疗和康复方案截然不同,需明确诊断后再干预。
原标题:《肩关节钙化性肌腱炎康复科普:解锁“肌腱钙化”的动态康复密码——新华康复科普866篇》

