【华东|新闻】多学科团队联合实施医院首例白塞病长期肠梗阻切除术
 近日,华东医院风湿免疫科与普外科营养科合作,成功实施医院首例白塞病严重肠腔狭窄导致肠梗阻切除术。由于加强了围手术期的全程管理,让白塞病患者手术更趋于安全有效。
近日,华东医院风湿免疫科与普外科营养科合作,成功实施医院首例白塞病严重肠腔狭窄导致肠梗阻切除术。由于加强了围手术期的全程管理,让白塞病患者手术更趋于安全有效。2019年夏,山东的张女士(化名)坐轮椅求诊风湿免疫科管剑龙主任。张女士曾因突发阑尾炎在当地急症手术,术后一个多月持续腹痛、刀口化脓。结合反复口腔溃疡、生殖器溃疡伴双下肢结节性红斑数十年病史,被确诊为白塞病。
住院期间,患者腹肌紧张、压痛、反跳痛、腹胀、停止排气排便。肠镜检查发现患者回盲部肠粘膜水肿、巨大溃疡及肠腔狭窄。在肠白塞病明确诊断后,风湿免疫科根据诊治经验对其进行治疗,急腹症很快得到缓解。4个月后,复查肠镜肠溃疡愈合,但肠腔狭窄问题仍没得到解决。患者食后大便不通畅,一直有腹痛、呕吐、肠鸣等肠梗阻表现。
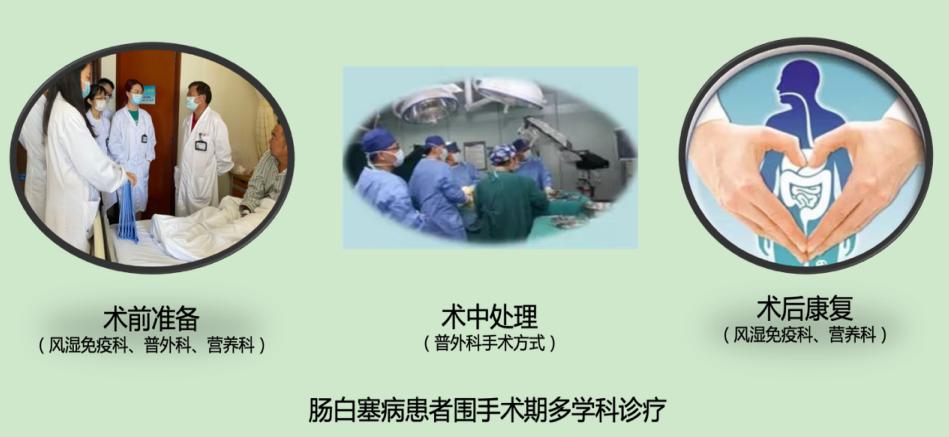 就此问题,风湿免疫科邀请了普外科营养科会诊。风湿免疫科管剑龙主任评估各项指标,明确患者的白塞病处于稳定期。营养科吴江主任对患者术前术后饮食作了针对性指导。普外科何嘉琦副主任医师为患者顺利实施腹腔镜下右半结肠切除术。术后,患者继续接受药物治疗,控制白塞病肠道炎症,营养科全程指导饮食。目前,患者伤口愈合良好,随访病情稳定。
就此问题,风湿免疫科邀请了普外科营养科会诊。风湿免疫科管剑龙主任评估各项指标,明确患者的白塞病处于稳定期。营养科吴江主任对患者术前术后饮食作了针对性指导。普外科何嘉琦副主任医师为患者顺利实施腹腔镜下右半结肠切除术。术后,患者继续接受药物治疗,控制白塞病肠道炎症,营养科全程指导饮食。目前,患者伤口愈合良好,随访病情稳定。 管剑龙
管剑龙风湿免疫科主任
主任医师、教授、博导,复旦大学风湿免疫过敏性疾病研究中心副主任、上海中西医结合风湿病学会副主任委员、白塞病学组组长。擅长类风湿关节炎、强直性脊柱炎、红斑狼疮、干燥综合征。尤其对白塞病有独特疗法。
专家门诊:星期三下午
特约门诊:星期四上午
特需门诊:星期一下午
 白塞病
白塞病Behcet disease
白塞病是一种以复发性口腔溃疡为最常见首发症状、逐渐伴发外阴溃疡、结节性红斑等皮肤黏膜病变为基本临床特征,可能选择性发生眼炎胃肠道溃疡、主动脉瓣反流、静脉血栓、动脉瘤、动脉狭窄、关节炎、神经损害或血细胞减少症等1~2个寡器官损害的变异性血管炎。
肠白塞病作为白塞病的一种最常见表型,患者的肠外症状首先需要符合白塞病诊断/分类标准,内镜或影像学检查发现回盲部和(或)其它肠段、食管,具有典型的溃疡,即溃疡面积较大,创面较深,形态呈圆形或椭圆形,边界分明。
华东医院风湿免疫科对大样本的白塞病患者临床数据总结发现,70%左右肠白塞病患者无明显腹部症状和体征,常常突发阑尾炎、肠穿孔或大出血需急诊手术,手术通常采用右半结肠切除术、回盲部切除术或部分小肠切除术;术后吻合口因易出现肠道渗漏或再穿孔,外科医生通常会选择予以造瘘;待白塞病控制稳定三个月后可考虑行造瘘回纳术。如果肠白塞病患者没有及时对白塞病进行诊治或者用药不规律等原因导致肠溃疡不愈合、假息肉形成或肠腔狭窄造成肠梗阻。对于这类患者也需要进行再手术治疗。
肠道狭窄手术切除术在外科是普遍且并不复杂的手术。因手术对于白塞病患者来说就类似于巨大针刺反应,如没做好术前术后白塞病的控制,容易导致刀口不愈合,发生吻合口溃疡及肠道渗漏、穿孔和瘘管形成,甚至有些患者进行多次手术。另外,激素的使用也会对手术造成一定困难。所以此类患者的围手术期管理非常重要。目前为止,关于白塞病的围手术期管理还没有相关的国内外报道。
 白塞病患者围手术期的管理方案
白塞病患者围手术期的管理方案1、肠白塞病患者手术的适应症:肠白塞病患者如出现肠穿孔、大出血或肠套叠、肠梗阻是需要急诊手术;肠白塞病患者如出现肠溃疡反复发作经过风湿免疫科规范化治疗溃疡仍然不能愈合或者缩小的,或出现肠道严重狭窄,或术后肠道严重粘连的患者,则需要择期手术。
2、肠白塞病患者手术时机的选择:既往认为手术是肠白塞病治疗失败,甚至出现生命危险时才考虑的治疗策略,但此时无论从患者的全身状况、用药情况还是病情严重程度而言,均不是最理想的手术时机。恰当的手术时机能显著减少并发症的发生。因此无论是从内科还是外科角度而言,手术时机决定了肠白塞治疗成败。
3、糖皮质激素在肠白塞围手术期的应用:肠白塞患者围手术期使用糖皮质激素具有充分的理论基础,且糖皮质激素的合理使用对于确保手术的安全以及减少术前、术后并发症的发生具有重要的意义。
4、肠白塞病患者围手术期营养治疗策略:肠白塞病患者在外科手术干预的同时,因疾病本身和手术等原因伴随的营养不良可能带来不良预后。围手术期营养治疗可减少肠白塞病患者手术风险和术后并发症。
 供稿:风湿免疫科 申艳
供稿:风湿免疫科 申艳原标题:《【华东|新闻】多学科团队联合实施医院首例白塞病长期肠梗阻切除术》

