原创 王子宜、程建波等 细胞世界
作者简介:
王子宜,中南大学生命科学学院,博士研究生
程建波,中南大学生命科学学院,硕士研究生
母辰君,中南大学生命科学学院,硕士研究生
谷书赫,中南大学生命科学学院,硕士研究生
指导教师:
袁玲,中南大学生命科学学院,教授/博导,致力于研究脑发育疾病的致病机制。
在电影《美丽心灵》中,主角约翰・纳什凭借着顽强的毅力与精神分裂症抗争,在学术领域取得了巨大成就。然而,少有患者如此幸运。精神分裂症如同隐匿在心灵深处的恶魔,无情地侵蚀着患者的世界,也给他们的家庭乃至社会造成了深远的影响。
究竟什么是精神分裂症?它是如何发病、怎样影响患者的生活?该如何治疗?我们该怎样帮助那些饱受其苦的患者?让我们一同探索这种严重且复杂的精神障碍。
01 疾病概述:正确认识精神分裂症
精神分裂症并非简单的情绪问题或心理脆弱的表现,而是涉及大脑结构和功能异常的复杂疾病。患者的大脑会在处理信息、感知世界、控制情绪和行为等方面出现障碍,导致其与现实世界的连接出现断裂,进而在思维、情感、行为和认知等多个维度上呈现出异常表现。
许多人将精神分裂症与“人格分裂”划等号,这是极大的误解。人格分裂在医学上被称为解离性身份障碍,与精神分裂症有本质的区别。
此外,大众普遍认为精神分裂症患者有暴力倾向,事实上只有极少数患者在特定情况下可能出现冲动行为,大多数患者并不具有攻击性,他们更需要的是理解和帮助,而非恐惧和躲避。

02 症状表现:多样且复杂的内心世界
(1)感知觉异常
幻觉是精神分裂症患者常见的感知觉障碍之一,其中幻听尤为突出。患者可能会听到各种声音,如批评声、命令声、议论声等,这些声音严重干扰其思维和日常生活。例如,患者可能会因为听到命令性的幻听而做出危险或不可理喻的行为。此外,幻视、幻嗅、幻味、幻触等也可能出现,使患者的感官世界变得扭曲和虚幻1。
(2)思维障碍
思维形式障碍表现为患者的思维过程变得松散、混乱,言语表达缺乏逻辑性和连贯性。他们可能会突然转换话题,或者说出一些让人难以理解的话语,仿佛思维跳跃到了另一个维度。思维内容障碍则以妄想为主要特征,如被害妄想,患者坚信自己正遭受他人的迫害、跟踪或陷害;关系妄想,认为周围的一切事物都与自己有关;夸大妄想,觉得自己拥有非凡的能力或地位等。这些妄想使患者深陷于自己构建的虚幻世界中,与现实严重脱节2。
(3)情感障碍
情感淡漠是精神分裂症患者较为常见的情感症状,患者对周围的人和事缺乏应有的情感反应,面部表情呆板,眼神空洞,对家人的关爱和外界的刺激无动于衷。同时,患者也可能出现情感不协调,如在不恰当的场合大笑或哭泣,其情绪表达与实际情境不符,让人难以捉摸其内心真实感受。
(4)意志行为障碍
患者的意志活动减退,表现为行为被动、退缩,对生活缺乏主动性和积极性。他们可能整天躺在床上,不参与任何活动,甚至连基本的生活自理都需要他人督促和帮助。部分患者还可能出现怪异的行为,如反复做一些无意义的动作、自言自语、突然冲动攻击他人等。
03 发病原因:多因素交织的复杂谜题
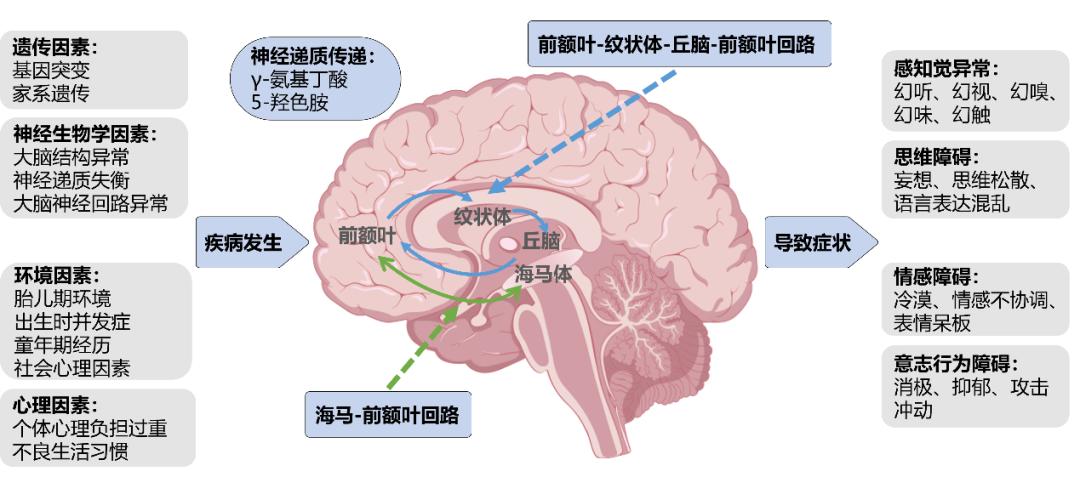
(1)遗传因素:基因的潜在影响
研究表明,遗传因素在精神分裂症的发病中起着重要作用4。家系研究发现,精神分裂症患者的亲属患病风险明显高于普通人群。如果一级亲属(父母、兄弟姐妹)中有精神分裂症患者,那么其他家庭成员患病的概率约为 10% - 15%,而普通人群的患病率仅为 1% 左右5。双生子研究进一步证实了遗传因素的影响,同卵双生子的同病率(约为 40% - 60%)明显高于异卵双生子(约为 10% - 20%)6。目前,研究发现多个基因位点与该疾病相关,这些基因可能通过影响大脑的发育7、神经递质的代谢、神经回路的形成和功能等方面,增加个体对精神分裂症的易感性7,8。
需要明确的是,遗传因素并非是唯一的决定因素,精神分裂症是遗传因素与环境因素相互作用的结果。
(2)神经生物学因素:大脑的异常变化
大脑结构异常:神经影像学研究显示,精神分裂症患者的大脑存在一些结构上的异常9。例如,大脑额叶体积减小,额叶与其他脑区之间的连接受损,颞叶、海马体等区域也存在体积缩小和神经元丢失的现象。
此外,患者的脑室系统扩大,脑沟加深,表明大脑存在一定程度的萎缩。这些大脑结构异常可能在胎儿期或儿童期就已经开始形成,与遗传因素、孕期环境因素以及神经发育过程中的异常事件有关10。
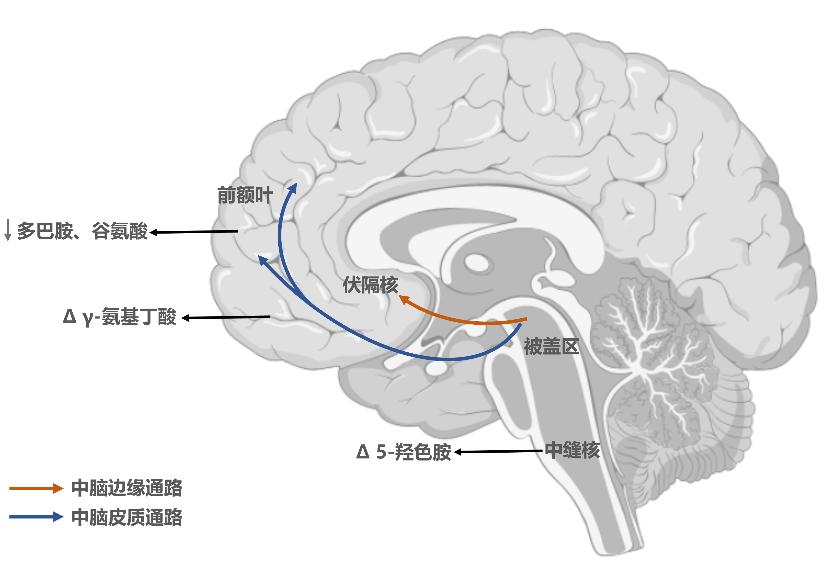
神经递质失衡:神经递质是大脑中传递信息的化学物质,在精神分裂症的发病中,神经递质系统的失衡起着关键作用。多巴胺假说认为,中脑边缘多巴胺能通路过度活跃可能与精神分裂症的阳性症状(如幻觉、妄想)密切相关,而中脑皮质多巴胺能通路功能低下则可能导致阴性症状(如情感淡漠、意志减退)和认知功能障碍11。
谷氨酸假说也受到广泛关注,研究发现谷氨酸能神经传递异常可能参与了精神分裂症的发病过程,影响大脑的突触可塑性、神经发育和神经回路的功能12。
此外,γ-氨基丁酸(GABA)、5-羟色胺(5- HT)等神经递质系统也在精神分裂症的发病中表现出异常变化13,这些神经递质之间相互作用,共同影响大脑的正常功能,导致精神分裂症的发生14。
大脑神经回路异常:大脑是一个复杂的神经网络,各个脑区通过神经纤维相互连接形成不同的神经回路,共同完成各种认知、情感和行为功能。精神分裂症患者的大脑神经回路存在异常,如前额叶-纹状体-丘脑-前额叶回路(PFC-striatum -thalamus-PFC loop)、海马-前额叶回路(hippocampus-PFC loop)等神经回路功能失调15。这些神经回路的异常可能导致大脑对信息的处理和整合出现障碍。
神经回路异常可能与遗传因素、神经发育过程中的异常以及后天环境因素对大脑的影响有关14。
胎儿期环境:母亲在孕期的健康状况对胎儿大脑发育至关重要。孕期感染病毒(如风疹病毒、流感病毒、单纯疱疹病毒等)、细菌(如弓形虫)或其他病原体,可能影响胎儿大脑的正常发育,增加子女患精神分裂症的风险16,17。孕期营养不良,特别是缺乏叶酸、维生素B12等营养素,也可能对胎儿神经系统发育产生不利影响。
此外,母亲在孕期接触有害物质,如酒精、烟草、毒品、某些药物(如抗癫痫药、抗抑郁药等)或遭受辐射、化学污染等,都可能干扰胎儿大脑的发育过程,为精神分裂症的发病埋下隐患16。
出生时并发症:早产、低体重出生、分娩过程中的缺氧窒息、产伤等出生时的不良事件,可能对婴儿的大脑造成直接损伤,影响神经细胞的发育和连接,增加日后患精神分裂症的风险。研究表明,出生时体重低于2500克的婴儿,成年后患精神分裂症的概率相对较高;分娩过程中经历严重缺氧的婴儿,患精神分裂症的风险也明显增加18。
童年期经历:童年期的不良经历对个体的心理发展和精神健康具有深远影响。长期遭受身体虐待、性虐待、情感忽视、父母离异、家庭关系紧张等创伤性事件,可能导致儿童心理创伤,影响其神经内分泌系统和免疫系统的正常发育,进而增加患精神分裂症的可能性19。
童年期不稳定的家庭环境和不良的亲子关系,也可能影响儿童的人格形成和应对压力的能力,从而增加患病风险。
社会心理因素:成年后的社会心理因素也在精神分裂症的发病中起到一定作用。长期处于高压力、高强度的生活环境,如工作压力过大、经济困难、失业、长期睡眠不足等,可能导致个体心理负担过重,诱发精神分裂症的发作或加重病情。
社会隔离也是一个重要因素,缺乏良好的社会支持系统,如孤独、人际关系紧张、缺乏亲密朋友等,可能使个体在面对生活压力时无法获得有效的情感支持和心理慰藉,从而增加患病风险20。
此外,不良的生活方式,如吸烟、酗酒、滥用药物(尤其是大麻、可卡因等精神活性物质)等,不仅对身体健康造成损害,还可能影响大脑的功能,干扰神经递质系统的平衡,与精神分裂症的发病密切相关21。
(3)心理因素:个体心理特质的影响
个体的心理因素在精神分裂症的发病中也可能起到一定的作用。某些性格特点,如内向、孤僻、敏感、多疑、偏执、情绪不稳定等,可能使个体在面对生活压力和挫折时更容易出现心理应激反应,难以有效地应对和调节情绪,从而增加患病风险。
此外,个体的心理防御机制也与精神分裂症的发病有关。不健康的心理防御机制,如否认、投射、分裂等,可能导致个体无法正确认识和处理内心的冲突和压力,长期积累下来可能引发精神障碍。例如,一个习惯于使用否认心理防御机制的人,在面对生活中的困难和问题时,可能会选择逃避现实,这种长期的逃避行为可能会导致心理问题逐渐加重,最终发展为精神分裂症。
随着对精神分裂症的认识不断走向深入,我们便能够更好帮助患者应对这一精神障碍。
参考文献:
1. Stepnicki, P., Kondej, M., and Kaczor, A.A. (2018). Current Concepts and Treatments of Schizophrenia. Molecules 23. 10.3390/molecules23082087.
2. Green, M.F., Horan, W.P., and Lee, J. (2019). Nonsocial and social cognition in schizophrenia: current evidence and future directions. World Psychiatry 18, 146-161. 10.1002/wps.20624.
3. Jiang, S., Li, H., Zhang, L., Mu, W., Zhang, Y., Chen, T., Wu, J., Tang, H., Zheng, S., Liu, Y., et al. (2024). Generic Diagramming Platform (GDP): a comprehensive database of high-quality biomedical graphics. Nucleic Acids Res. 10.1093/nar/gkae973.
4. Singh, T., Poterba, T., Curtis, D., Akil, H., Al Eissa, M., Barchas, J.D., Bass, N., Bigdeli, T.B., Breen, G., Bromet, E.J., et al. (2022). Rare coding variants in ten genes confer substantial risk for schizophrenia. Nature 604, 509-516. 10.1038/s41586-022-04556-w.
5. Caqueo-Urizar, A., Rus-Calafell, M., Craig, T.K., Irarrazaval, M., Urzua, A., Boyer, L., and Williams, D.R. (2017). Schizophrenia: Impact on Family Dynamics. Curr Psychiatry Rep 19, 2. 10.1007/s11920-017-0756-z.
6. Hilker, R., Helenius, D., Fagerlund, B., Skytthe, A., Christensen, K., Werge, T.M., Nordentoft, M., and Glenthøj, B. (2018). Heritability of Schizophrenia and Schizophrenia Spectrum Based on the Nationwide Danish Twin Register %J Biological Psychiatry. 83, 492-498.
7. An, J.-Y., and Kim, Y. (2024). Genomic patterns in the schizophrenia brain. Science 386, 146-148. doi:10.1126/science.ads6781
8. Trubetskoy, V., Pardiñas, A.F., Qi, T., Panagiotaropoulou, G., Awasthi, S., Bigdeli, T.B., Bryois, J., Chen, C.-Y., Dennison, C.A., Hall, L.S., et al. (2022). Mapping genomic loci implicates genes and synaptic biology in schizophrenia. Nature 604, 502-508. 10.1038/s41586-022-04434-5.
9. Jiang, Y., Palaniyappan, L., Luo, C., Chang, X., Zhang, J., Tang, Y., Zhang, T., Li, C., Zhou, E., Yu, X., et al. (2024). Neuroimaging epicenters as potential sites of onset of the neuroanatomical pathology in schizophrenia. Science Advances 10, eadk6063. doi:10.1126/sciadv.adk6063
10. Loeb, F.F., Zhou, X., Craddock, K.E.S., Shora, L., Broadnax, D.D., Gochman, P., Clasen, L.S., Lalonde, F.M., Berman, R.A., Berman, K.F., et al. (2018). Reduced Functional Brain Activation and Connectivity During a Working Memory Task in Childhood-Onset Schizophrenia %J Journal of the American Academy of Child & Adolescent Psychiatry. 57, 166-174.
11. Correll, C.U., and Schooler, N.R. (2020). Negative Symptoms in Schizophrenia: A Review and Clinical Guide for Recognition, Assessment, and Treatment. Neuropsychiatr Dis Treat 16, 519-534. 10.2147/NDT.S225643.
12. Pratt, J., Dawson, N., Morris, B.J., Grent-'t-Jong, T., Roux, F., and Uhlhaas, P.J. (2017). Thalamo-cortical communication, glutamatergic neurotransmission and neural oscillations: A unique window into the origins of ScZ? Schizophr Res 180, 4-12. 10.1016/j.schres.2016.05.013.
13. Sawa, A., and Snyder, S.H. (2002). Schizophrenia: Diverse Approaches to a Complex Disease. 296, 692-695. doi:10.1126/science.1070532.
14. Howes, O.D., Bukala, B.R., and Beck, K. (2024). Schizophrenia: from neurochemistry to circuits, symptoms and treatments. Nat Rev Neurol 20, 22-35. 10.1038/s41582-023-00904-0.
15. van den Heuvel, M.P., and Fornito, A. (2014). Brain networks in schizophrenia. Neuropsychol Rev 24, 32-48. 10.1007/s11065-014-9248-7.
16. Brown, A.S. (2011). The environment and susceptibility to schizophrenia. Prog Neurobiol 93, 23-58. 10.1016/j.pneurobio.2010.09.003.
17. Arias, I., Sorlozano, A., Villegas, E., de Dios Luna, J., McKenney, K., Cervilla, J., Gutierrez, B., and Gutierrez, J. (2012). Infectious agents associated with schizophrenia: a meta-analysis. Schizophr Res 136, 128-136. 10.1016/j.schres.2011.10.026.
18. Kathryn M. Abel, S.W., Ezra S. Susser, Christina Dalman, Marianne G. Pedersen, Preben Bo Mortensen, Roger T. Webb (2010). Birth Weight, Schizophrenia, and Adult Mental Disorder: Is Risk Confined to the Smallest Babies? Archives of General Psychiatry 67(9), 923-930.
19. Misiak, B., Krefft, M., Bielawski, T., Moustafa, A.A., Sasiadek, M.M., and Frydecka, D. (2017). Toward a unified theory of childhood trauma and psychosis: A comprehensive review of epidemiological, clinical, neuropsychological and biological findings. Neurosci Biobehav Rev 75, 393-406. 10.1016/j.neubiorev.2017.02.015.
20. van Os, J. (2004). Does the urban environment cause psychosis? Br J Psychiatry 184, 287-288. 10.1192/bjp.184.4.287.
21. Parakh, P., and Basu, D. (2013). Cannabis and psychosis: have we found the missing links? Asian J Psychiatr 6, 281-287. 10.1016/j.ajp.2013.03.012.
原标题:《【科学普及】可否解开心灵的枷锁——共同认识精神分裂症(1)》
