原创 沈锋 SIFIC感染视界 收录于话题 #感染感控专家谈 12个

ICU是院内感染多重耐药菌(MDRO)的高发区,最常见的MDRO为G-杆菌。在ICU,由于大部分患者自身免疫功能低下、病情复杂、侵入性操作多,且存在长期应用抗菌药物等情形,一旦发生医院感染,极易出现暴发流行。预防与控制耐药G-杆菌的传播,避免出现医院感染暴发,已成为ICU医务人员面临的重要挑战。
如何应对这一挑战,预防耐药G-杆菌传播的核心措施有哪些?让我们一起听听贵州医科大学附属医院重症医学科沈锋教授的讲解和经验分享。

耐药G-杆菌在ICU的地位及流行情况
国内近年来的耐药菌监测数据表明,革兰阴性杆菌一直是医院获得性感染最常见病原菌。
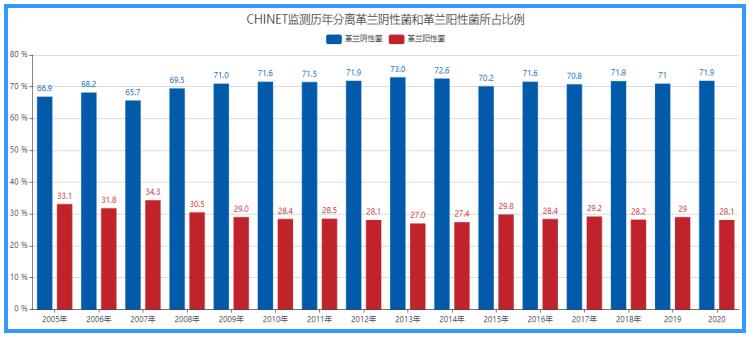
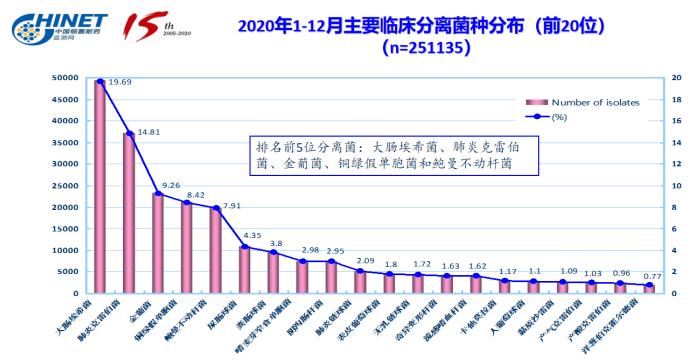
中国细菌耐药性监测网(CHINET)2020年的监测结果显示,临床分离的菌株中,革兰阴性菌占65.7%-73.0%,革兰阳性菌占27.0%-34.3%。排名前5位的细菌中,除金葡菌外,其余均为G-杆菌,分别为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌。
有学者对国内外10911起ICU医院感染暴发事件进行调查发现,引起暴发的病原体主要为细菌(83.68%),其中居前3位的细菌为MRSA、鲍曼不动杆菌、铜绿假单胞菌。
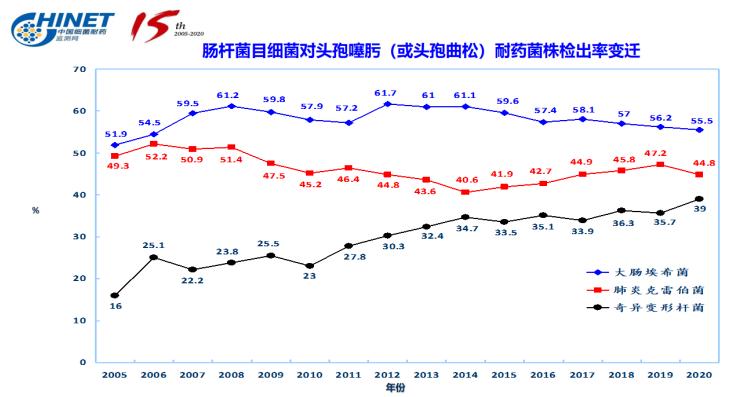
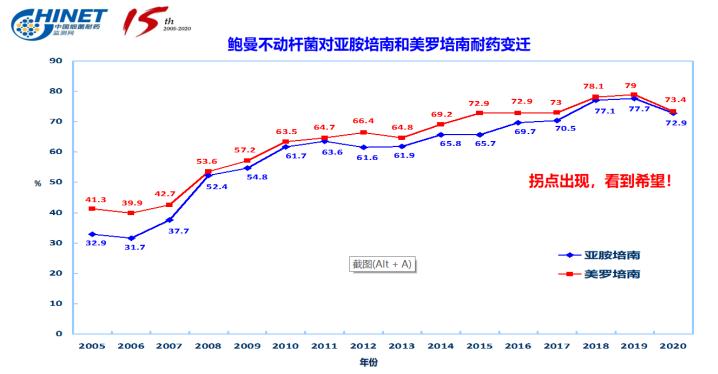
CHINET结果显示,近年来,肠杆菌目细菌对第三代头孢菌素的耐药率维持在较高水平,其中大肠埃希菌和肺炎克雷伯菌的耐药率分别约为55%、45%。铜绿假单胞菌和鲍曼不动杆菌对碳青霉烯类的平均耐药率分别约为25%、75%。而这些标本多数来源于ICU送检标本,同时研究还表明,这些耐药G-杆菌是ICU内血流感染、HAP、VAP等最常见的致病菌。
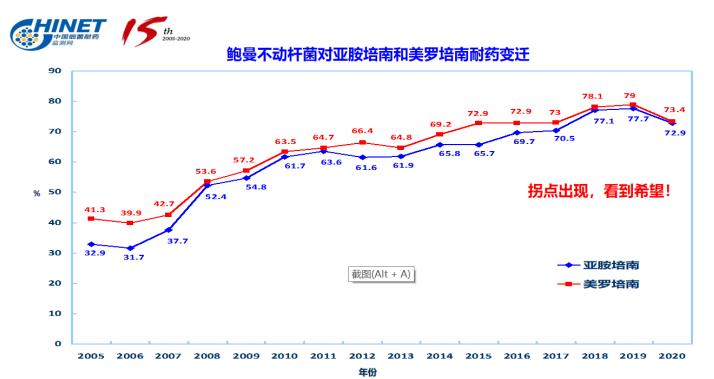
MDR G-杆菌对ICU患者的影响
ICU患者由于侵入性设备、潜在疾病或药物引起的免疫损害、营养不良、难以控制的血糖增高和脓毒症而极易受到MRDO感染的影响。有研究显示,ICU患者发生MDR G-杆菌血流感染后,会增加BSI复发率;与社区获得性感染相比,医院获得性MDR G-杆菌感染是ICU患者死亡的独立危险因素。大量的文献证明,MDR G-杆菌感染可增加ICU患者病死率、降低呼吸机脱机成功率、延长在ICU入住时间和增加住院费用,影响患者预后,给患者身心健康带来严重危害。
MDR G-杆菌在ICU中的传播
耐药G-杆菌主要包括发酵菌(如大肠埃希菌、肺炎克雷伯杆菌、阴沟肠杆菌等)和非发酵菌(如鲍曼不动杆菌、铜绿假单胞菌、嗜麦芽窄食单胞菌等)。在消化道和呼吸道的定植较为常见,同时广泛存在于医院环境中,包括水池、医疗设备、医务人员手,甚至空气中。具有定植率高,易耐药和快速传播等特点,主要通过接触传播,防控措施落实不到位可引起患者间相互传播,甚至导致医院感染暴发。
常见MDR G-杆菌存在部位及传播方式
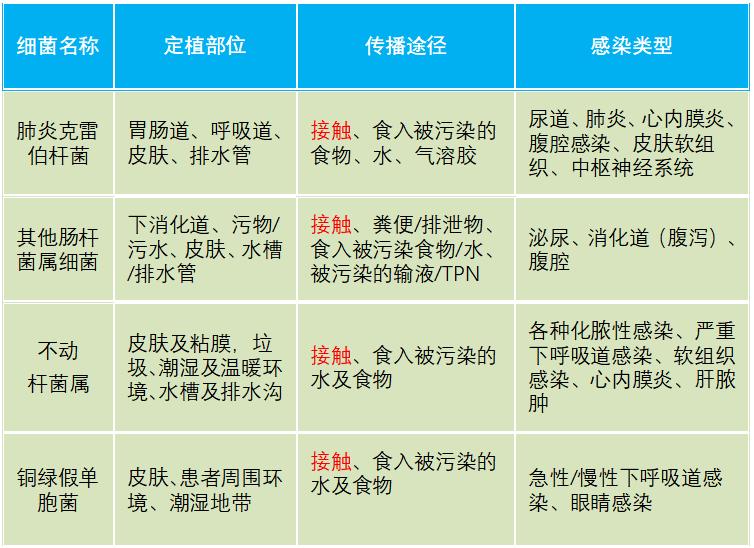
沈教授讲到,非发酵菌传播的主要原因为:①院感传播:病原体通过被污染的医务人员的手或环境造成传播,如果诊疗操作中没有严格遵循无菌操作原则或者诊疗器械消毒灭菌不到位,也可造成传播。②感染灶控制不力。③长期大量使用广谱抗菌药物。
发酵菌传播的主要原因为①患者免疫力低下:包括长期使用激素、化放疗及其他一些免疫缺陷疾病等。②长期大量使用广谱抗菌药物。③院感防控措施落实不力导致的水平传播。
如何防止MDR G-杆菌在ICU内传播
一、主动筛查
1、无症状定植者的主动筛查:ICU内MDR G-杆菌定植率较高,无症状的定植患者可成为潜在的传染源,对其开展主动筛查有助于早发现、早隔离,防止目标细菌传播。
除CRE外,其他MDR G-杆菌一般不常规进行主动筛查,仅作为暴发调查时的强化防控措施。
主动筛查主要针对一些高危人群,包括①既往有CRE定植的患者;②与CRE定植/感染患者有接触(如同病室)的患者;③近期在CRE流行的医疗机构有住院史的患者;④免疫受限、半年内接受器官移植或插管者等;⑤有条件时,也可对从其他ICU转入者、老年患者、长期使用抗菌药物者、有大面积创面者等人群开展主动筛查。
2、环境监测:当ICU内出现MDR G-杆菌,特别是CRE流行时,应对环境进行目标微生物监测培养。
二、隔离
1、患者隔离:对所有证实为MDR G-杆菌定植/感染的患者均需实施隔离。首选单间隔离(最好有独立卫生间);若单间供给不足,则优先对CRE感染者或定植者隔离,其次为CRAB和CRPA,其他同种病原体患者可同室或同区域集中安置,保证与其他患者有足够的床间距。划定集中安置患者护理活动限制区域,可设物理屏障或划线标注;避免在耐药菌感染或定植者紧邻区域安置有开放伤口、留置各种导管、或免疫功能低下等易感患者。同时实行分组护理或专人护理。
2、接触隔离:直接接触MDR G-杆菌定植/感染患者时,应穿戴一次性隔离衣、戴手套、口罩等。诊疗用品宜专人专用或一用一消毒。适当限制患者的活动范围,减少患者转运。患者外出检查、转科时,需通知接诊科室做好防控。
三、环境清洁消毒
环境的清洁与消毒在控制MDR G-杆菌的感染与传播中发挥着不可或缺的作用,诊疗区域环境物表清洁消毒不到位,可能会形成“耐药菌污染医疗环境→医务人员(保洁人员)手→患者→再次污染医疗环境”的传播链条。床单元及高频接触设备是耐药菌污染的关键表面,应重点关注并增加清洁消毒频次。患者出院后应进行终末消毒。如发生MDR G-杆菌医院感染暴发时,应对整个病区进行严格的清洁消毒。

环境清洁时应遵循单元化原则,与传统的抹布+消毒剂相比,消毒湿巾有更多优势,包括使用便捷、清洁-消毒一次完成、无二次使用造成的交叉污染等。目前用于临床的大部分消毒湿巾主要成分为季铵盐类或酒精类,对环境、设备的腐蚀性更小、更友好。
四、手卫生
作为整体防控策略的一部分,良好的手卫生可显著降低多重耐药菌感染发病率、定植发生率。
ICU内应每床配备手消毒剂。手部没有可见污染,应首选手消毒剂消毒双手。与流动水洗手相比,含酒精类手消毒剂能更好的清除手部暂居菌。除了医护人员,我们还应关注保洁员、护工、探视者等其他人员的手卫生。
洗手池是MDR G-杆菌重要的污染源,应加强管理。
五、选择性消化道脱污染(SDD)
研究表明,SDD可降低ICU患者HAP/VAP的发生率和呼吸道耐药菌的定植率,但未能降低患者周围环境中多重耐药菌检出率,对缩短机械通气时间、减少住ICU时间和病死率也证据不足,且存在增加耐药菌感染的风险。因此,国内外指南均建议我们,应权衡利弊,谨慎使用SDD。
六、管好“六”管
沈教授提出,MDR G-杆菌感染的增多是抗菌药物选择压力、耐药基因水平传播和耐药克隆菌株传播共同作用的结果。必须将医院感染防控措施与抗菌药物合理应用相结合才能有效阻遏其传播。因此,预防MDR G-杆菌感染与传播的关键措施可归纳为“六管”,即:管好药、管好病、管好手、管好屎、管好环境、管好入路。最关键是“一管”,即“管人”,落实行为隔离。
临床重要革兰阴性耐药菌的感染防控推荐措施a
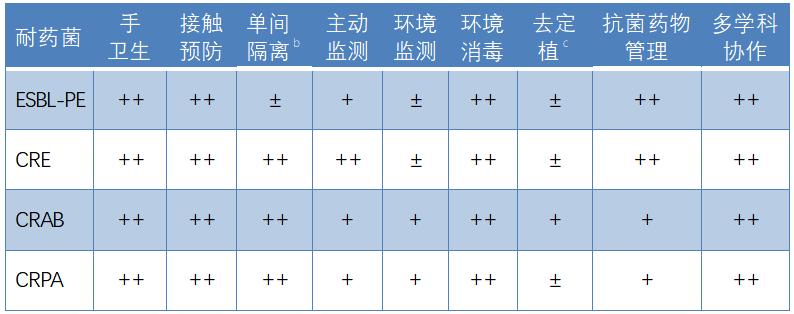
备注:++:一线措施,强烈推荐;+:二线措施,当一线措施无效时推荐;±:常规不推荐;a:如果推荐措施均不起效,必要时关闭病房进行彻底消毒;感染或定植的患者在转科/转院时应提醒接收科室/医院。b:单间资源有限时,优先隔离耐碳青霉烯类革兰阴性菌,特别是CRE,其次为CRAB和CRPA。c:CRAB去定植主要为皮肤去定植。
小 结
MDR G-杆菌是ICU患者医院获得性感染的重要致病菌,一旦发生感染,严重威胁患者健康。MDR G-杆菌容易通过环境物表、诊疗设备、工作人员手造成传播,甚至导致医院感染暴发。作为ICU医务人员,应通过提高手卫生依从性、做好环境与诊疗设备清洁消毒、及时隔离感染/定植者,落实接触预防,有条件时对高危人群进行主动筛查等综合预防控制措施,有效阻遏其传播,保障患者安全。
原标题:《感染感控专家谈丨沈锋:如何预防ICU耐药革兰阴性杆菌的传播》
